男性ホルモンの薬の副作用を医療従事者として正確に理解する
テストステロン補充療法中の患者が「血栓症ゼロ」でも、静かに多血症が進行して脳梗塞を起こす例があります。
男性ホルモンの薬(テストステロン補充療法)の種類と基本作用

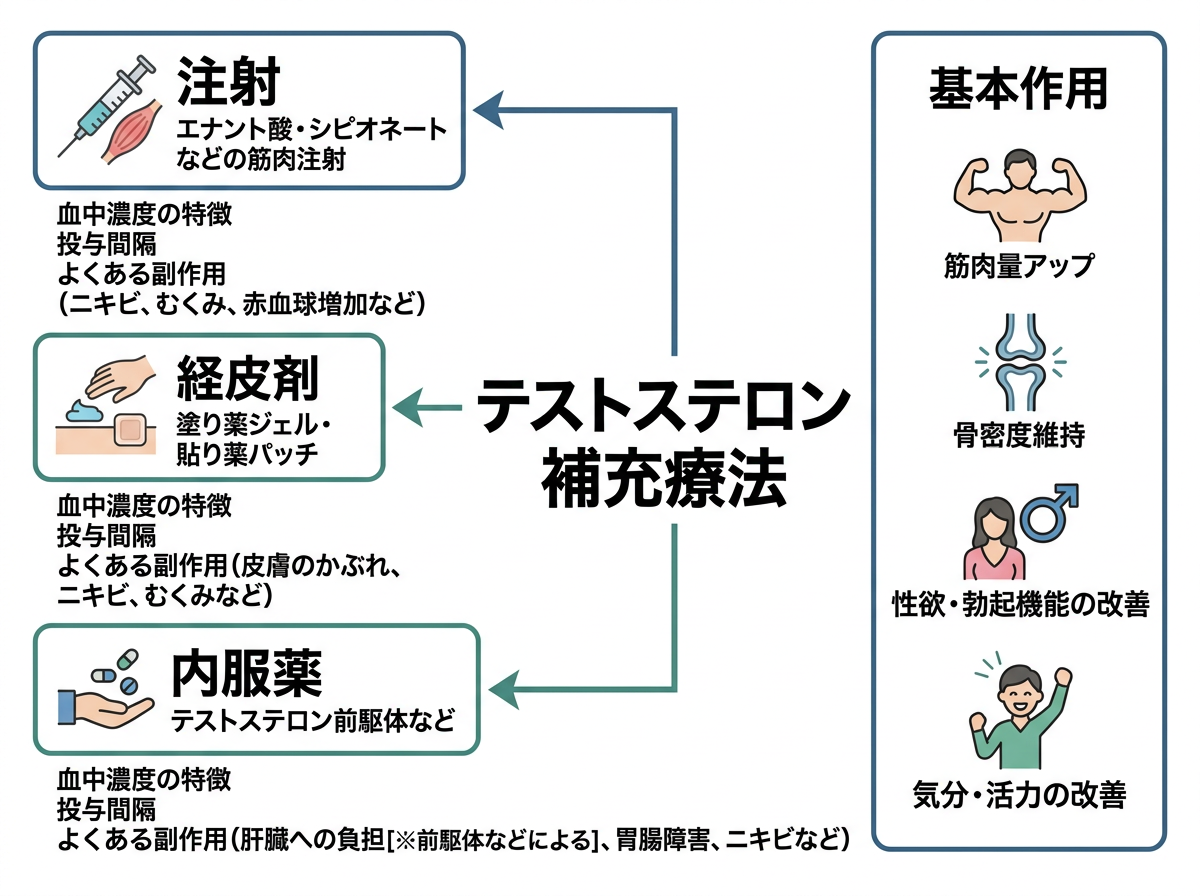
男性ホルモンの薬には、大きく分けて「テストステロン補充療法(TRT)に使われる製剤」と「抗男性ホルモン薬(抗アンドロゲン薬)」の2種類があります。これは全く正反対の作用を持つ薬であるため、副作用のプロファイルも異なります。まずその全体像を整理することが重要です。
テストステロン補充療法(TRT)は、LOH症候群(加齢男性性腺機能低下症候群)の診断がついた患者に対して行われる治療です。日本泌尿器科学会・日本Men's Health医学会の「LOH症候群診療の手引き(2022年改訂版)」では、診断基準として血清遊離テストステロン値が7.5pg/mL未満(または総テストステロン250ng/dL以下)とされていますが、値にこだわらず症状が改善する場合は補充療法の適応となる場合もあると示されています。
投与剤形としては主に2つあります。一つは筋肉内注射剤(テストステロンエナント酸エステル)で、2〜4週に1回の通院が必要です。もう一つは外用薬(ゲル・クリーム剤)で、毎日肩や腹部に塗布するタイプです。注射剤は血中濃度の変動が大きい反面、確実な補充が可能。外用薬は血中濃度が比較的安定するという特徴があります。
一方、抗アンドロゲン薬は前立腺がんのホルモン療法として使われます。ビカルタミド(カソデックス®)、フルタミド(オダイン®)などがDHTのアンドロゲン受容体への結合を阻害し、LH-RHアゴニスト(リュープリン®、ゾラデックス®)やLH-RHアンタゴニスト(ゴナックス®)は精巣からのテストステロン分泌そのものを抑制します。つまり「男性ホルモンを補充する薬」と「男性ホルモンを遮断する薬」では、副作用の方向性が逆になります。これが基本です。
| 薬の分類 | 代表薬 | 主な目的 |
|---|---|---|
| テストステロン補充(注射) | エナルモンデポー®など | LOH症候群の治療 |
| テストステロン外用薬 | グローミン®など | 性機能低下の治療 |
| 抗アンドロゲン薬(内服) | ビカルタミド、フルタミド | 前立腺がんのホルモン療法 |
| LH-RHアゴニスト(注射) | リュープリン®、ゾラデックス® | 前立腺がんのホルモン療法 |
| LH-RHアンタゴニスト(注射) | ゴナックス® | 前立腺がんのホルモン療法 |
副作用を正確に理解するには、どの薬を使っているかを常に意識することが前提です。
参考:前立腺がんに対するホルモン療法と使用薬剤の詳細な解説(泌尿器科専門医による)
前立腺がんに対するホルモン療法について|中野駅前ごんどう泌尿器科
男性ホルモンの薬(補充療法)の副作用:多血症と心血管リスク
テストステロン補充療法(TRT)の副作用の中でも、臨床現場で最も慎重に管理すべきものが多血症(赤血球増加症)です。見落としやすいリスクです。
テストステロンには赤血球産生を促すエリスロポエチン様作用があります。補充療法によってテストステロン値が上昇すると、骨髄が刺激されて赤血球が過剰産生され、ヘモグロビン値やヘマトクリット値が上昇します。具体的には、ヘマトクリット値が54%を超えると血液の粘稠度が著しく増し、血栓形成リスクが急上昇します。脳梗塞・心筋梗塞・肺塞栓症の引き金になり得る状態です。
こわいのは、多血症には自覚症状がほとんどないという点です。患者が「調子がよくなってきた」と感じている間に、静かに血液が濃くなっている場合があります。そのため、TRT開始後の定期的な血液検査(少なくとも3〜6ヶ月ごと)は、省略できない管理行為です。
- 🔴 TRT中のモニタリング指標:ヘモグロビン(Hb)、ヘマトクリット(Ht)、赤血球数(RBC)
- 🔴 Ht値が54%超:日本泌尿器科学会の手引きでもTRT中断・減量を考慮する目安
- 🔴 静脈血栓塞栓症(VTE)の既往:TRTの禁忌事項の一つ
心血管リスクについては長年議論がありましたが、2023年にNEJM誌に掲載された大規模RCT(TRAVERSE試験)で、基礎疾患(糖尿病・高血圧・高脂血症)を持つ男性更年期障害患者約5,000人を対象に、TRT群と非TRT群を比較した結果、心筋梗塞・脳梗塞の発症率はどちらも約7%で有意差がなかったことが示されました。ただし、静脈血栓塞栓症は0.9% vs 0.5%とTRT群でやや高値でした。
つまり、全体的な心血管リスクは許容範囲内とみなされる一方、血栓症リスクには依然として注意が必要ということです。
参考:TRAVERSE試験の解説と臨床的意義(男性更年期障害の治療リスクについて詳しく解説)
男性更年期障害の治療:テストステロン補充療法のリスクは?|麻布十番クリニック
男性ホルモンの薬の副作用:女性化乳房・肝機能障害・AGAの悪化
多血症ほど急性ではありませんが、日常診療で患者から訴えが上がりやすい副作用が「女性化乳房」と「肝機能障害」です。これも無視できません。
女性化乳房は、テストステロンが体内でアロマターゼという酵素によってエストラジオール(女性ホルモン)に変換されることで起こります。特に、抗アンドロゲン薬(ビカルタミドなど)の単独使用では、アンドロゲン受容体がブロックされた結果として脳下垂体が過剰反応し、テストステロンが増加→エストラジオールへの変換が促進されるため、発現率が高くなります。乳房腫脹は21%、乳房圧痛は32%の患者に見られると報告されています。特に投与開始から6か月以内に発症することが多く、この時期の患者観察が重要です。
女性化乳房への対処としては、アロマターゼ阻害剤(アナストロゾール等)の併用や、テストステロン投与量の調整が有効とされています。重篤化する前に対応する、それだけで患者のQOLを守れます。
肝機能障害については、剤形によってリスクが大きく異なります。経口投与(飲み薬)は肝臓の初回通過効果を受けるため肝毒性が高く、現在では注射剤・外用薬が主流となっています。とはいえ、注射剤・外用薬でもAST・ALTの上昇が見られる場合があるため、3〜6か月ごとの肝機能検査は継続すべきです。もともと肝機能が低下している患者は補充療法の適応外となる場合もあります。
AGAの悪化も、患者からの訴えとして現れやすい副作用です。テストステロンは5αリダクターゼによってDHT(ジヒドロテストステロン)に変換され、DHTが毛根のアンドロゲン受容体に結合してAGAを引き起こします。TRTによってテストステロン濃度が上がれば、DHTへの変換量も増加し、AGA素因を持つ患者では薄毛が進行するリスクがあります。治療前に患者のAGA素因を確認し、必要に応じてフィナステリドやデュタステリドの併用を検討することが、患者満足度を高める実践的な対応です。
| 副作用 | 主な原因機序 | 発現頻度・目安 |
|---|---|---|
| 女性化乳房 | テストステロン→エストラジオール変換(アロマターゼ) | 抗アンドロゲン薬使用で乳房腫脹21%、乳房圧痛32% |
| 肝機能障害 | 肝臓での代謝負荷 | 経口薬で特に高リスク。注射・外用薬でも要定期確認 |
| AGAの悪化 | テストステロン→DHT変換の増加 | 素因のある患者で発現・進行しやすい |
参考:テストステロン補充療法の副作用一覧と対処法を詳しく解説
テストステロン摂取と副作用|ホルモン補充の注意点|AGAメディカルケアクリニック
男性ホルモンの薬の副作用:抗アンドロゲン療法による骨粗鬆症とホットフラッシュ
前立腺がんのホルモン療法を受けている患者でとくに問題になるのが、骨密度の低下です。これは医療従事者が長期的な視点で管理しなければならない副作用です。
LH-RHアゴニスト・アンタゴニストによって体内のテストステロンが去勢レベル(血清テストステロン<50ng/dL)まで低下すると、骨形成に不可欠なホルモン刺激が失われ、骨吸収が骨形成を上回る状態が続きます。長期のホルモン療法では、無治療群と比較して骨粗鬆症リスクが大幅に上昇することが知られています。ホルモン療法関連骨減少症(CTIBL: Cancer Treatment-Induced Bone Loss)として注目されており、骨折が起きると患者のQOL低下のみならず、全生存期間の短縮にもつながる可能性が指摘されています。
骨折リスクの管理には、DEXA法による骨密度測定(Tスコア評価)と、必要に応じたビスホスホネート製剤(アレンドロン酸など)やデノスマブ(プラリア®)の使用が推奨されます。また、ビタミンD・カルシウムの十分な摂取と定期的な運動(荷重運動)の指導も欠かせません。
骨折は転倒一回で起きることもあります。日常的な転倒リスク評価も並行して行うのが理想的です。
ホットフラッシュ(顔面紅潮・ほてり・発汗)は、ホルモン療法中の患者の50〜80%に認められる最も頻度の高い副作用です。前立腺がんのホルモン療法における副作用の中でも早期から出現し、患者の生活の質に直接影響します。女性の更年期障害と同じメカニズム(性ホルモン低下による体温調節中枢への影響)と考えられています。
重度のホットフラッシュには、以下の対応が有効とされています。
- 🌿 漢方薬(柴胡桂枝乾姜湯・防已黄耆湯など):ガイドライン上でも推奨
- 💊 エストロゲン補充:効果は高いが、前立腺がんへの影響を考慮し慎重に使用
- 💊 抗うつ薬(SSRIなど):ホットフラッシュへの有効性が報告されている
- 🏃 生活習慣指導:吸湿性の高い衣服・寝具、アルコール・辛い食品の制限
間歇的ホルモン療法(PSA値が十分低下したら一時中断し、上昇したら再開する方法)も、ホットフラッシュを含む副作用の発現頻度を抑える有力な選択肢の一つです。患者の希望・病状に応じて検討する価値があります。
参考:LOH症候群診療の公式ガイドライン(日本泌尿器科学会・日本Men's Health医学会、2022年改訂版)
LOH症候群(加齢男性・性腺機能低下症)診療の手引き|日本泌尿器科学会(PDF)
見落とされがちな副作用:精子減少・睡眠時無呼吸症候群・テストステロン外用薬の二次暴露
副作用の中には、患者が自覚しにくいものや、医療従事者も聞き逃しがちな状況依存型のリスクがあります。これを知っているかどうかで、患者へのケアの質が変わります。
精子減少・男性不妊は、TRTを受ける若年患者に特に重要なリスクです。体外からテストステロンを補充すると、脳下垂体が「ホルモンが十分にある」と判断し、精巣へのFSH(卵胞刺激ホルモン)・LH(黄体形成ホルモン)の分泌を抑制します。その結果、精巣での精子産生が著しく低下し、無精子症になる可能性があります。「将来子どもを望む患者には、TRTは原則として行わない」というのがガイドラインの立場です。これは必ず事前に患者に説明すべき重大な副作用です。
睡眠時無呼吸症候群(SAS)の悪化または新規発症も報告されています。テストステロンが上気道筋への影響や中枢神経系への作用を介してSASを悪化させる可能性が指摘されており、いびきの増強や日中の強い眠気を訴える患者には注意が必要です。「昼間に眠い」という訴えは、TRTの副作用として見逃されやすいポイントです。
最後に、医療従事者が患者への使用指導で特に強調すべきポイントとして、テストステロン外用薬(ゲル・クリーム)の二次暴露リスクがあります。外用薬を塗布した皮膚部位に直接触れた子どもや女性パートナーにもテストステロンが移行し、子どもには陰茎の肥大・陰毛の早期発毛・骨端の早期閉鎖(身長が伸びなくなる)などの男性化症状が起こる事例が米FDA(食品医薬品局)に2000年以降で20件以上報告されています。2009年にFDAがこのリスクに関する警告を強化した背景があります。
- 🚨 外用薬塗布後は、乾燥するまで(少なくとも数分)衣服で覆う
- 🚨 小さな子どもを抱っこする前には、塗布部位を必ず洗い流すか衣服で保護する
- 🚨 女性パートナーへの継続的な皮膚接触で、体毛増加などの男性化が起こり得る
これは、外用薬を自宅で自己管理している患者だからこそ起こり得るリスクです。外来での患者指導時に必ず言及することで、家族への二次被害を未然に防ぐことができます。
| 見落とされやすい副作用 | 対象患者 | 対応のポイント |
|---|---|---|
| 精子減少・無精子症 | 若年・将来の妊孕性を希望する患者 | TRT前に必ず確認。妊孕性を希望する場合は原則禁忌 |
| 睡眠時無呼吸症候群の悪化 | 肥満・いびき既往のある患者 | 日中の眠気・いびき悪化の有無を問診に組み込む |
| テストステロン外用薬の二次暴露 | 小児・女性と同居する外用薬使用患者 | 塗布後の皮膚保護・洗浄を患者指導で必ず説明する |
参考:テストステロン外用薬の二次暴露リスクに対するFDA警告の経緯(Bloombergによる報告)
男性ホルモンの薬の副作用管理:医療従事者が実践すべきモニタリング計画
男性ホルモンの薬の副作用を「知っている」だけでは不十分です。適切なモニタリング計画を実行することが、医療従事者としての責任です。
TRTを開始する前には、まず前立腺関連の評価が必須です。PSA値測定と直腸診(または前立腺エコー・MRI)で前立腺がんの存在を除外することは、治療開始の大前提です。既存の前立腺がんにTRTを行うと腫瘍の進行を早める可能性があるためです。進行した前立腺肥大や前立腺がんと診断された患者にはTRTは禁忌です。これが原則です。
治療開始後のモニタリング頻度の目安を以下に示します。
- 📅 治療開始1〜2か月後:テストステロン値・Ht値・肝機能の初回確認
- 📅 3〜6か月ごと:血液検査(Hb・Ht・AST・ALT・PSA)・症状評価
- 📅 年1回:骨密度測定(長期ホルモン療法中の患者に特に推奨)・睡眠の質の問診
定期的な採血フォローは省略できません。これは治療を「続けていいかどうかを判断するための」行為でもあります。
また、患者教育も副作用管理の重要な柱です。特に外用薬を使用する患者に対しては、正しい塗布方法(部位・量・タイミング)と二次暴露予防策(上述)を口頭+書面で説明することが望ましいです。患者が日常生活の中で自己管理できる環境を整えることが、副作用の早期発見と重篤化防止につながります。
前立腺がんのホルモン療法を受けている患者には、骨折リスク管理としてFRAX(骨折リスク評価ツール)を活用し、骨粗鬆症治療薬導入の必要性を定期的に評価することが推奨されます。CTIBL(がん治療関連骨減少症)は放置すると椎体圧迫骨折や大腿骨頸部骨折につながります。骨折一回で寝たきりリスクが高まります。
- 🦴 ビスホスホネート製剤(ゾレドロン酸など):骨転移予防・骨密度維持に有効
- 🦴 デノスマブ(プラリア®):CRPCに合併する骨粗鬆症・骨転移の管理に使用
- 🥛 ビタミンD・カルシウム補充:骨粗鬆症の基本的なサポートとして継続
医療従事者として「症状がないから大丈夫」という発想は危険です。男性ホルモンの薬による副作用は、症状が現れる前から進行しているものが多いのです。数値で管理する、それが副作用対応の基本です。
参考:前立腺がんホルモン療法中の骨管理・副作用管理について詳しく記載された泌尿器専門ページ
前立腺癌に対するホルモン療法について|東北大学病院泌尿器科

【 シトルリンRP 90粒入り 】 株式会社ファーマフーズ 栄養補助食品 シトルリン 独自成分ランペップ サプリ マカ アルギニン 亜鉛 シリアルナンバー付
