ダイフェン配合錠とステロイドのPCP予防で押さえるべき全知識
週3回投与に切り替えるだけで、副作用による治療中止リスクが43%も下がります。
ダイフェン配合錠の基本成分とST合剤としての位置づけ

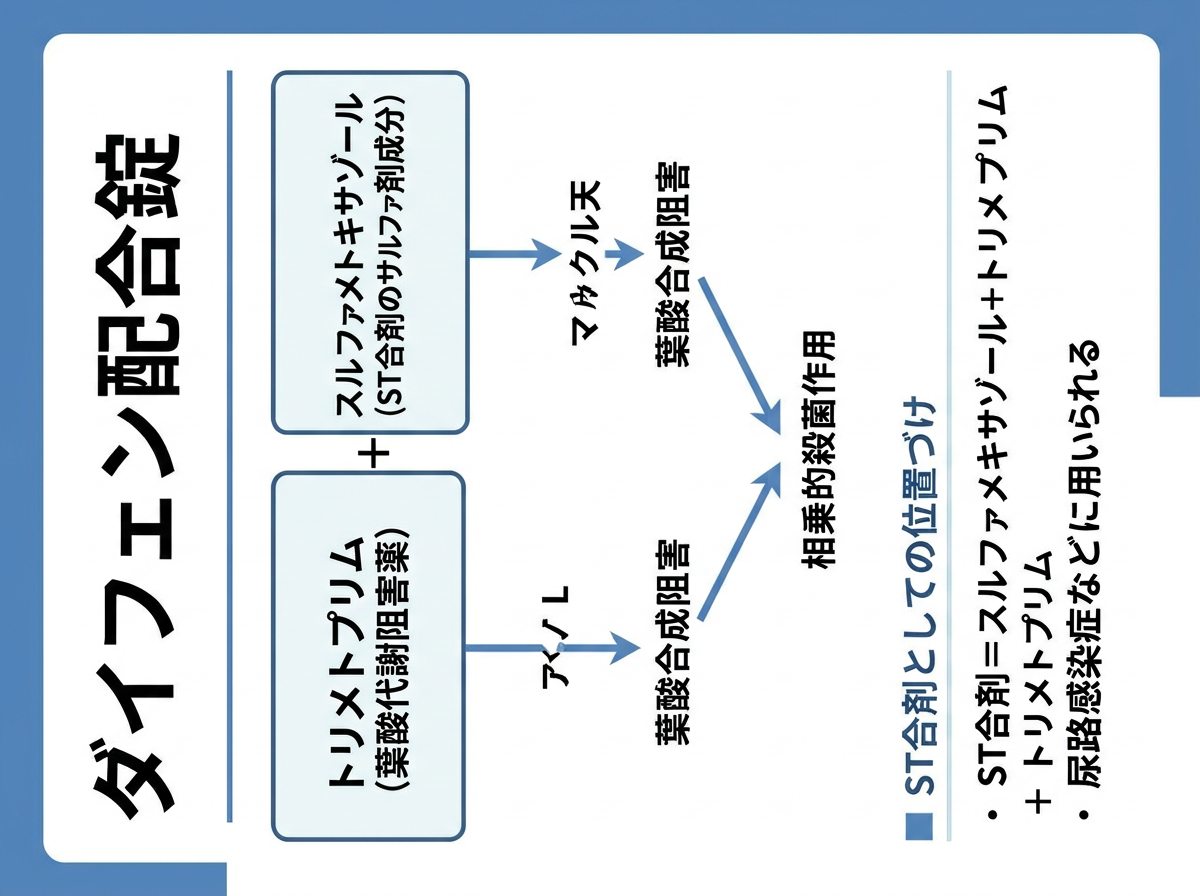
ダイフェン配合錠は、スルファメトキサゾール(SMX)400mgとトリメトプリム(TMP)80mgを1錠に含む合成抗菌剤です。サルファ剤であるSMXが微生物の葉酸合成を阻害し、TMPが葉酸の活性化(ジヒドロ葉酸→テトラヒドロ葉酸の還元)を阻害することで、2段階の相乗的な抗菌・抗原虫作用を発揮します。この組み合わせが「ST合剤」と呼ばれる所以です。
ST合剤のポジションはユニークです。一般感染症(肺炎、複雑性膀胱炎、腎盂腎炎、感染性腸炎など)への使用はあくまで「他剤が無効または使用できない場合のみ」という位置づけで、添付文書に警告として明記されています。一方、ニューモシスチス肺炎(PCP)の治療・発症抑制については適応が別途認められており、免疫抑制状態の患者管理において中心的な役割を担っています。
つまり感染症の万能薬ではありません。特に免疫抑制患者(ステロイド投与中・免疫抑制剤使用中・HIV感染者)に対するPCP対策で、その存在感が際立っています。なお、国内ではバクタ配合錠(中外製薬)、バクトラミン配合錠(日医工)などが同成分のST合剤として流通しており、ダイフェン配合錠(鶴原製薬)はそのジェネリック相当品にあたります。添付文書の警告・禁忌・用量については統一されており、臨床的な使い分けは一般的には行われていません。
📄 ダイフェン配合錠・配合顆粒 添付文書(JAPIC):用法用量・禁忌・副作用・薬物相互作用の詳細が確認できます
ダイフェン配合錠によるPCP予防:ステロイド投与患者への適応基準
ステロイド(副腎皮質ステロイド)投与中の患者へのPCP予防は、臨床現場で特に重要なテーマです。目安となるのは「プレドニゾロン換算20mg/日以上を1ヶ月以上継続投与する場合」という基準で、米国胸部疾患学会(ATS/CDC/IDSA)のガイドラインに基づく考え方です(Am J Respir Crit Care Med. 2011;183:96-128)。日本でもこれが臨床実践の指針として広く参照されています。
20mg/日というと、感覚的にはプレドニン錠4錠(1錠5mg)に相当します。膠原病・自己免疫疾患・間質性肺疾患・ネフローゼ症候群など、ステロイドを長期使用する疾患では、この閾値を超えることは珍しくありません。この基準が重要な理由です。
重要なポイントが1点あります。非HIV患者のPCPは急激な経過をとりやすく、1か月あたりの死亡率が約40%に達し、特に人工呼吸管理を要する重症例では致死率がさらに高くなるとされています(Mixonline/中外製薬資料)。HIV患者のPCP死亡率(15〜20%/月)を大きく上回る点は、見落とせない事実です。
また、注意が必要なのはプレドニゾロン単独ではなく免疫抑制剤との併用ケースです。たとえばリウマチ患者でTNF阻害薬(生物学的製剤)を使用している場合、年齢(65歳以上)・呼吸器疾患の既往・ステロイド6mg/日以上の3つがPCPリスク因子として報告されており(大阪大学imed3)、6mg/日という低用量でも予防を検討すべき場面があります。PSLが15mg以下に減量された段階では予防薬中止も検討しますが、明確な中止ガイドラインは現時点では確立されていません。個別の臨床判断が求められるところです。
🏥 亀田総合病院 呼吸器内科:プレドニゾロン20mgを1ヶ月以上投与する場合のPCP予防についての解説
ダイフェン配合錠の用量・投与スケジュールと週3回投与の意義
PCP発症抑制(予防)に用いる場合のダイフェン配合錠の標準用量は、成人で1日1回1〜2錠を「連日または週3日」の経口投与です(添付文書6項)。この「または週3日」という選択肢が持つ意味は、数字で見ると明確です。
週3回投与に切り替えることで、副作用による治療中止リスクが連日投与と比較して43%減少するというメタアナリシス結果があります(Arch Intern Med 1996;156:177-88)。これは小さな差ではありません。副作用が出た場合も、すぐに中止ではなく減量継続が有効な場合があります。間質性肺疾患でのステロイド長期投与患者を対象とした国内の後方視的調査では、連日1錠投与で副作用が出た14例中5例(35.7%)は、週1〜3回へ減量することで副作用が消失し投与継続が可能となり、PCPの発症もなかったと報告されています(日本呼吸器学会誌掲載報告)。
減量で継続できるケースがある、ということですね。副作用が軽微であれば安易に中止する前に、週3回投与への切り替えを検討することが現実的な対応です。
PCP治療(治療的投与)の場合はまた別の用量が設定されており、成人では1日量9〜12錠(顆粒の場合は9〜12g)を3〜4回に分割して経口投与します。トリメトプリムとして1日15〜20mg/kgが治療量の目安で、体重65kgの患者なら1日12錠前後が必要な計算です。発症抑制の「1〜2錠/日」とは桁が異なります。予防と治療の用量を混同しないことが基本です。
📑 日本呼吸器学会誌:ステロイド長期投与中の間質性肺疾患でのST合剤1錠週2回投与の有効性と忍容性に関する報告
ダイフェン配合錠の副作用:ステロイド併用時に特に注意すべき電解質異常と血液障害
副作用管理は、ダイフェン配合錠(ST合剤)使用において欠かせない視点です。添付文書の重大な副作用には、再生不良性貧血・溶血性貧血・巨赤芽球性貧血・汎血球減少・無顆粒球症・血小板減少症・ショック・アナフィラキシー・TEN(中毒性表皮壊死融解症)・Stevens-Johnson症候群などが列挙されています。いずれも頻度は「頻度不明」とされていますが、重篤度が高いため初日から慎重な観察が求められます。皮膚症状(発疹)は投与後1〜2日目で発症することが多く、早期発見が鍵です。
特にステロイド使用患者で注目すべきが電解質異常です。トリメトプリムは遠位尿細管のNaチャネル(ENaC)を阻害することでカリウム貯留・ナトリウム排泄を促し、高カリウム血症・低ナトリウム血症を引き起こす可能性があります。民医連副作用モニター(47症例59件)では電解質異常が12件報告されており、多くは投与後5〜14日目の採血で確認されています。
血圧管理などでACE阻害薬・ARB・スピロノラクトンなどが併用されているステロイド治療患者では、高カリウム血症リスクが重なるため、特に注意が必要です。添付文書でも「アンジオテンシンII受容体拮抗剤・ACE阻害薬・カリウム保持性利尿剤との併用で高カリウム血症が出現することがある」と明記されています。
血液障害も見逃せません。骨髄抑制を受けているステロイド依存状態の患者では基礎的な免疫能がすでに低下しており、白血球減少・血小板減少のモニタリングが不可欠です。葉酸欠乏(胃切除後・他の葉酸代謝拮抗剤使用中)のある患者への投与も要注意で、巨赤芽球性貧血のリスクが増します。モニタリングが条件です。
📋 民医連新聞:ST合剤使用における副作用モニター情報(47症例59件の分析と電解質異常・血液障害の詳細)
ダイフェン配合錠とステロイド併用時の薬物相互作用:ワルファリン・MTX・免疫抑制剤への影響
ステロイドを長期投与している患者はポリファーマシーになりやすく、ダイフェン配合錠との相互作用を把握しておくことが処方安全の要になります。
まずワルファリンとの相互作用です。TMPおよびSMXはワルファリンの肝代謝(CYP2C9)を阻害し、血中濃度を上昇させて抗凝固作用を増強します。出血リスクが高まるため、ワルファリン使用患者にST合剤を開始した際はPT-INRの頻回確認が必要です。開始後数日以内に著明なINR延長が生じた症例報告は国内外で複数存在します。
次にメトトレキサート(MTX)との組み合わせです。膠原病やリウマチでMTXとステロイドを併用中にダイフェン配合錠を追加するシナリオは珍しくありません。両剤はともに葉酸代謝阻害作用を持つため、汎血球減少などの重篤な骨髄抑制が起きるリスクがあります。併用禁忌ではありませんが、添付文書の「葉酸代謝阻害作用を有する薬剤(メトトレキサート)との併用により汎血球減少等があらわれることがある」という記載は厳守すべき警告です。
シクロスポリンやタクロリムスとの併用では、腎毒性が相加的に増強されるリスクがあります。特に腎移植後患者でシクロスポリンを使用中にST合剤を追加する場合は、腎機能のモニタリングが不可欠で、用量調整も考慮します。腎機能が条件です。
また、トリメトプリムがCYP2C8を阻害することから、レパグリニドの血中濃度上昇も報告されています。スルホニルウレア系血糖降下薬との相互作用により低血糖が生じた事例も確認されており、糖尿病治療薬との併用患者では血糖値の変動に注意が必要です。ステロイド自体も血糖を上昇させるため、矛盾した変動が生じた場合の鑑別にも役立つ情報です。
🔗 神戸きしだクリニック:ST合剤とワルファリン・主要薬物との相互作用のまとめ解説
ダイフェン配合錠の禁忌・代替薬と処方時の独自視点:中止タイミングの判断ロジック
禁忌の確認は処方の出発点です。ダイフェン配合錠の絶対的禁忌として、①本剤成分またはサルファ剤への過敏症既往、②妊婦・妊娠可能性のある女性(催奇形性の動物データあり)、③低出生体重児・新生児(高ビリルビン血症のリスク)、④G-6-PD(グルコース-6-リン酸脱水素酵素)欠乏患者(溶血リスク)の4項目が挙げられています。特にG-6-PD欠乏は日本人では頻度が低いものの、アジア・アフリカ系の遺伝的背景を持つ患者では確認が求められます。
ST合剤が使用できない場合の代替薬として、ダプソン100mg/日、ペンタミジン吸入300mg月1〜2回、アトバコン1500mg/日が選択肢となります。ただしアトバコンは非常に高価なため現実的ではない場面が多く、薬疹など副作用でST合剤を継続できない場合はダプソンの検討が一般的です。
見落とされやすい視点として、「中止タイミングの判断ロジック」があります。ガイドラインが明確に定めていない現状において、実臨床での判断軸となるのは①ステロイドがPSL換算15mg/日以下まで減量されたか、②免疫抑制剤が中止されたか、③患者の全身状態・基礎疾患の安定化が得られているか、という3点の組み合わせです。PSL15mg以下では予防薬の副作用リスクがPCP発症リスクを上回る可能性があるとの報告(ゆみのハートクリニック)がありますが、リウマチ患者で生物学的製剤を使用している場合はPSL6mg/日以上でも要注意なケースがあります。
一律に「ステロイドを減らしたら中止」ではなく、個々のリスクプロファイルに合わせて評価することが求められます。これが原則です。腎機能障害(Ccr 30mL/min以下では1/2量、Ccr 15mL/min未満では投与不可)も中止または用量変更の根拠として常に念頭に置いてください。定期的な腎機能・電解質・血算のモニタリングを継続しながら、処方を見直す機会を逃さないことが、ダイフェン配合錠を安全に運用するための最終的な実践ポイントです。
🩺 ゆみのハートクリニック(吉本明子医師):ステロイド治療とPCP予防のST合剤中止タイミングに関する実臨床解説

【指定医薬部外品】新ビオフェルミンSプラス錠 550錠 61日分 大正製薬 整腸剤 [乳酸菌/ビフィズス菌/ロンガム菌/フェーカリス菌/アシドフィルス菌 配合] 腸内フローラ改善 便秘や軟便に