バクトラミン点滴の配合変化:現場で押さえるべき注意点と対策
生食で割ったバクトラミン注は、25℃の室温下で3時間後には目に見えない結晶が析出し始めています。
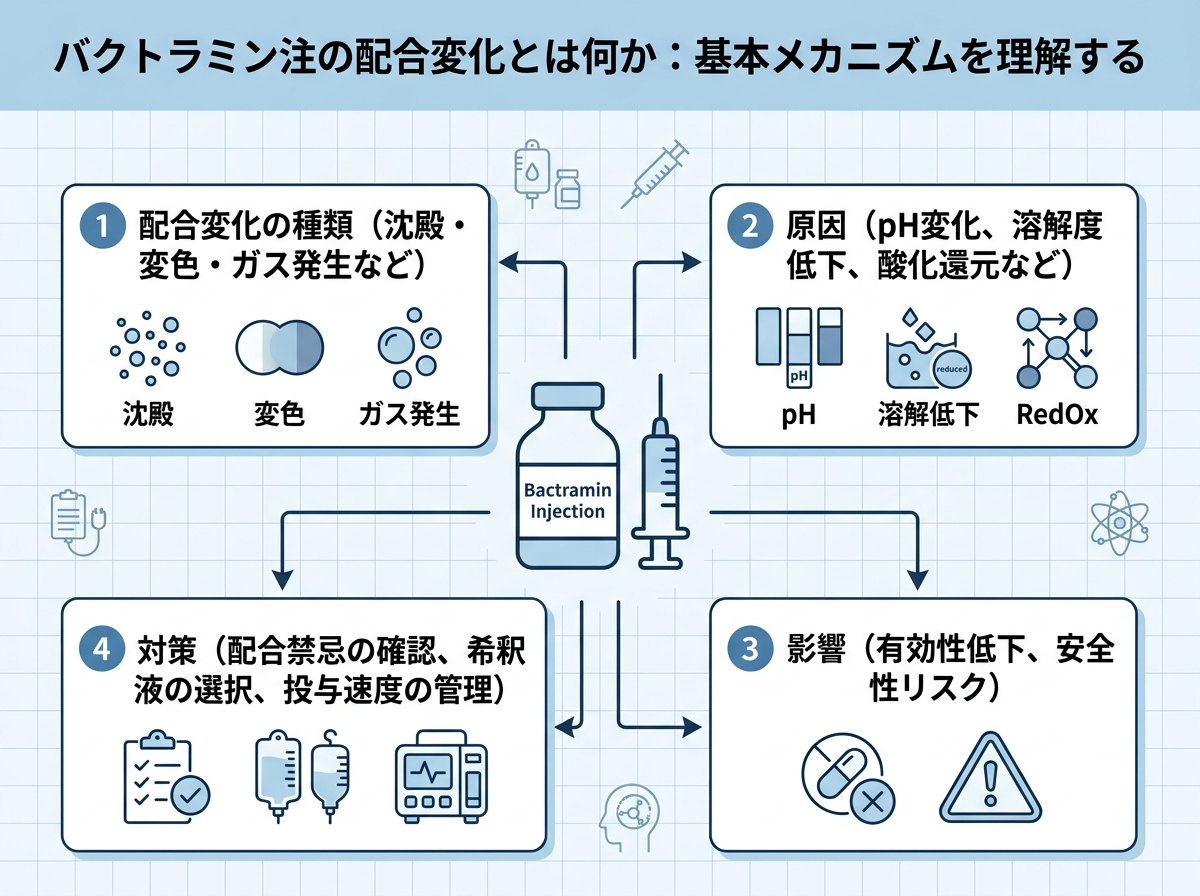
バクトラミン注の配合変化とは何か:基本メカニズムを理解する

バクトラミン注(一般名:トリメトプリム・スルファメトキサゾール、略称ST合剤)は、ニューモシスチス肺炎(PCP)の治療・予防に欠かせない注射剤です。1アンプル(5mL)あたりトリメトプリム80mg・スルファメトキサゾール400mgを含有しています。
配合変化とは、2種類以上の注射薬を混合したときに生じる物理的・化学的反応のことです。外観上は着色・混濁・沈殿・結晶析出などとして現れ、同時に有効成分の含量(力価)が低下します。力価が下がれば当然、期待する治療効果が得られなくなります。それだけではなく、析出した微粒子が輸液フィルターや点滴ルートを閉塞させたり、静脈炎・血管炎を引き起こしたりするリスクも生じます。
バクトラミン注の有効成分の一つ、スルファメトキサゾールは水に極めて溶けにくい物質です。製剤には溶解補助剤としてエタノールやポリエチレングリコールが含まれており、これらが水溶液中の溶解性を維持しています。ところが、pH変動や温度変化、あるいは他剤との化学的反応によってこの溶解バランスが崩れると、スルファメトキサゾールが再結晶化してしまいます。これがバクトラミン注の配合変化の本質です。
つまり、バクトラミン注の配合変化は「起きることもある」ではなく「条件次第では必ず起きる」性質のものとして理解することが基本です。
添付文書で規定されている溶解液は、日局5%ブドウ糖注射液と日局生理食塩液の2種類のみです。この2種類以外の輸液・補液、および他の注射剤との混合は原則として避けることが添付文書上も明記されています。「たまたま手元にあった」補液で割ってしまいやすい薬剤ですが、その行為が配合変化を引き起こす直接の原因になり得ます。
バクトラミン注の添付文書・用法・注意事項(今日の臨床サポート)
バクトラミン点滴の溶解方法と使用可能な時間:添付文書の規定を再確認する
溶解方法の基本は、添付文書の「14.1 薬剤調製時の注意」に明確に書かれています。まず希釈量のルールから整理しましょう。
| 混合比率 | 溶解液量 | 使用可能な時間 |
|---|---|---|
| 標準希釈 | 1アンプルあたり125mL | 溶解後6時間以内 |
| 輸液制限患者 | 1アンプルあたり75mL | 溶解後2時間以内 |
希釈量が少ないほど濃度が高くなり、溶解補助剤の効果が薄れてスルファメトキサゾールが析出しやすくなります。そのため75mL希釈ではより短い2時間という制限が設けられているわけです。濃い=使用可能時間が短い、と覚えておくと実践的です。
「溶解後はなるべく速やかに使用すること」という原則があります。
溶解後の時間制限を守ることは、単なる規則の遵守にとどまりません。実際に保存期間が延びるほど結晶析出のリスクが高まるという安定性データが、インタビューフォームに収載されています。特に室温下(25℃程度)では時間とともに結晶析出が進行します。調製した輸液をスタッフ間で引き継ぐ際には、調製時刻の明記が現場でのトラブルを防ぐ最も確実な手段の一つです。
また、もう一点見落とされがちな注意点があります。溶解に使用する補液がたとえ正しく生理食塩液や5%ブドウ糖液であったとしても、その後に他の薬剤を同一ルートから投与する場合は配合変化リスクが残ります。ルート内での混合は「調製室外での配合」であり、ルート内での結晶析出や白濁が発見されにくいという特有のリスクがあります。ルートフラッシュの実施を忘れずに行うことが重要です。
バクトラミン点滴と配合変化を起こす主な薬剤:直後に反応するケースを中心に解説
バクトラミン注との配合変化が報告されている薬剤は非常に多く、現場では「問題ないだろう」という経験則での判断が事故につながることがあります。以下に、実際の配合変化一覧表データをもとに代表的な組み合わせを整理します。
| 薬剤名(一般名) | 変化のタイミング | 変化の種類 |
|---|---|---|
| シプロフロキサシン(シプロキサン) | 直後 | 結晶析出 |
| バンコマイシン | 直後 | 白濁 |
| ナファモスタット | 直後 | 白濁 |
| ニカルジピン(ペルジピン) | 直後 | 白濁 |
| ゲンタマイシン | 6時間後 | 結晶析出 |
| セフメタゾール | 6〜24時間後 | 結晶析出 |
| 50%ブドウ糖液 | 直後 | 結晶析出 |
| アスコルビン酸注 | 1時間以内 | 結晶析出 |
| ブロムヘキシン(ビソルボン) | 直後 | 白色懸濁 |
| ホスホマイシン | 30分以内 | 微黄色微濁 |
「直後に白濁」が起こる薬剤との同一ルート投与は特に危険です。
バンコマイシンやシプロフロキサシンはICU・感染症領域で頻繁に使用される薬剤であり、これらとバクトラミン注が同時期に処方されることは珍しくありません。抗菌スペクトルを広げるために複数の抗菌薬を同時投与するシチュエーションでは、ルートのアセスメントが特に重要になります。
注目すべき点は、50%ブドウ糖液との組み合わせで直後に結晶が析出するという事実です。5%ブドウ糖液は使用可能ですが、50%ブドウ糖液は配合禁忌扱いとなります。濃度の違いだけで配合変化が逆転するという事実は、現場での「感覚的な判断」を廃してデータで確認することの重要性を示しています。
注射剤配合変化一覧(明理会中央総合病院DI室・2023年版):バクトラミンの具体的な配合変化データが確認できます
バクトラミン点滴の投与ルート管理と配合変化回避の実践的手順
配合変化を回避するうえで最も確実な方法は「単独投与」です。添付文書の適用上の注意にも「Ns(生理食塩液)・Tz(5%ブドウ糖液)以外の溶解液、輸液、補液および他剤との混合は避けること」と明記されています。
ただし、臨床現場ではルートの確保状況や複数薬剤の同時投与が求められる場面があります。そうした状況で配合変化を最小化するための手順をまとめます。
- 📋 処方確認の段階:バクトラミン注が処方されたら、同一期間に投与予定の他の注射薬との組み合わせを事前にチェックします。配合変化一覧表をDI室や薬剤部で管理している場合は活用しましょう。
- 🚿 側管投与前後のフラッシュ:側管から他剤を投与する場合は、バクトラミン注の投与前後に生理食塩液または5%ブドウ糖液でルート内をフラッシュします。フラッシュ量は少なくとも10mL以上が目安です。
- 🕐 調製時刻の記録:溶解後の使用期限(125mL希釈で6時間以内、75mL希釈で2時間以内)を管理するために、調製時刻をラベルやカルテに必ず記録します。引き継ぎ時のリスクを下げるための基本動作です。
- 👁️ 投与前の外観確認:投与直前に輸液バッグとルート内の外観を目視確認します。結晶や白濁・沈殿が見られた場合は、直ちに投与を中断し、薬剤師への報告と輸液の交換を行います。
- 🌡️ 保管温度の管理:調製済みの輸液は室温(25℃前後)での放置を避けます。溶解後はなるべく早く投与を開始し、長時間の室温保管は行いません。
特に注意が必要なのは、フラッシュを「省いても大丈夫」と判断してしまうケースです。目に見えない微量の薬剤がルート内に残留しているだけで、次に流す薬剤との間で配合変化が起きることがあります。外観変化として現れない含量低下型の配合変化は、ルート内でも発生しているため、フラッシュの省略は力価低下のリスクを高めます。外観が透明でも安心はできません。
注射薬における配合変化の影響(医学界新聞2020年・宮崎大学医学部附属病院薬剤部):配合変化のパターンと回避方法を事例で解説
バクトラミン点滴使用中に見落とされがちな薬物相互作用と配合変化以外のリスク
バクトラミン注の注意事項は配合変化にとどまりません。配合変化と混同しやすい概念として「薬物相互作用(DDI)」があります。これは投与後に体内で起きる薬効の変化であり、輸液調製時の外観変化とは本質的に異なります。ただし現場では「一緒に使ってはいけない薬」として扱われる点で混同が起きやすいため、整理しておくことが重要です。
バクトラミン注と特に注意が必要な薬物相互作用は次のとおりです。
- 💊 ワルファリン:スルファメトキサゾールがCYP2C9を阻害し、ワルファリンの代謝を抑制します。出血リスクが増大するため、PT-INRのモニタリングが必要です。
- 💊 メトトレキサート:共に葉酸代謝阻害作用を持つため、汎血球減少などの重篤な血液障害が起きる可能性があります。
- 💊 ジゴキシン:トリメトプリムが尿細管分泌を低下させ、ジゴキシンの血中濃度が上昇します。
- 💊 レパグリニド:トリメトプリムによるCYP2C8阻害により、血中濃度が上昇します。
- 💊 ガンシクロビル:ガンシクロビルの腎クリアランスが12.9%低下し、消失半減期が18.1%延長するとの報告があります。同じ免疫不全患者に使われる薬剤であるため、共投与の機会が多いことに注意が必要です。
- 💊 ARB・ACE阻害薬・カリウム保持性利尿薬:高カリウム血症が起きやすくなります。バクトラミン注自体にも高カリウム血症の副作用があるため、相加的なリスクとなります。
高カリウム血症と低ナトリウム血症は投与中に発現頻度が高い重大副作用です。
電解質異常は特に腎機能低下患者や高齢者で顕在化しやすく、投与中は定期的な血清電解質のモニタリングが添付文書でも要求されています。点滴管理に集中するあまり、検査値フォローが遅れることがないよう、投与計画の立案段階からモニタリングスケジュールを組み込む習慣が望まれます。
また、腎機能に応じた用量調整も重要なポイントです。クレアチニンクリアランス(Ccr)が30mL/min以下では通常の半量に減量、15mL/min未満では投与回避が原則とされています。透析患者では腎外排泄に頼ることになりますが、血液透析ではトリメトプリムの44%・スルファメトキサゾールの57%が透析で除去されるというデータがあります。腹膜透析では除去率が著しく低い(3%未満)ため、注意が必要です。
バクトラミン注の医薬品情報・相互作用一覧(KEGG MEDICUS)
