テルネリンの副作用と安全な使い方を徹底解説
フルボキサミンと一緒に処方すると、血中濃度が通常の33倍になります。
テルネリンの副作用の種類と発現頻度:眠気だけではない全体像

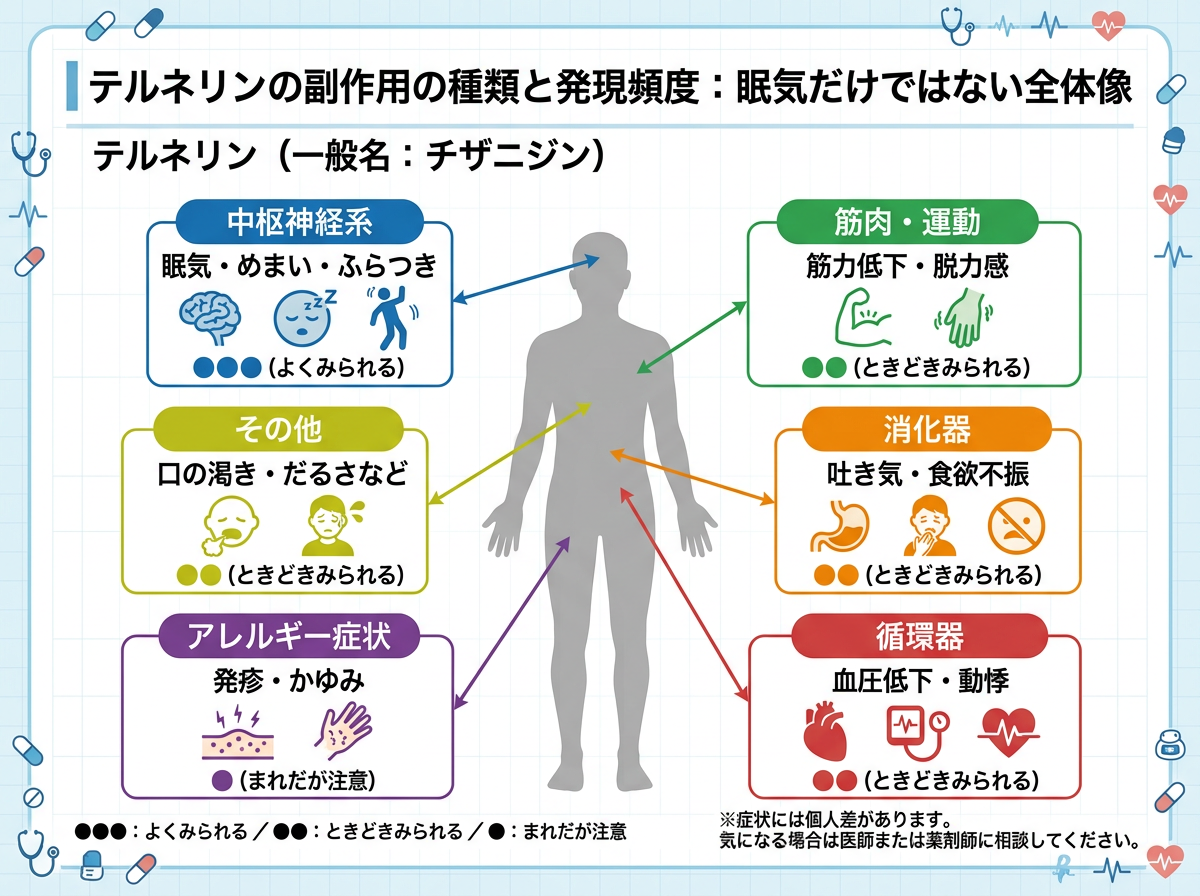
テルネリン(一般名:チザニジン塩酸塩)は、脳や脊髄の中枢神経に存在するα2受容体を刺激することで、筋肉への過剰な収縮指令を抑制する中枢性筋弛緩薬です。1988年に日本で承認されて以降、頸肩腕症候群・腰痛症・痙性麻痺と適応が広く、整形外科から神経内科まで幅広い場面で処方されています。
その一方、副作用プロファイルは「眠気が出る薬」という認識だけでは不十分です。添付文書に基づいた副作用の全体像を把握しておくことが、患者への安全な使用につながります。
まず、筋緊張状態(肩こり・腰痛など)を対象とした臨床試験では、副作用発現率は6.7%(26例中)でした。主な内訳は眠気2.1%、胃部不快感1.6%、めまい・ふらつき0.8%、発疹・発赤0.8%です。一方、痙性麻痺を対象とした試験では副作用発現率が20.7%まで上昇しており、適応疾患によって副作用リスクが大きく異なることがわかります。これは重要な点です。
| 副作用の区分 | 代表的な症状 | 主な注意点 |
|---|---|---|
| 頻度0.1〜5%未満(比較的多い) | 眠気、口渇、めまい、ふらつき、頭痛・頭重感、血圧低下、胃部不快感 | 特に服用開始時・増量時に強く出やすい |
| 頻度不明(重大な副作用) | ショック・急激な血圧低下、心不全、呼吸障害、肝炎・肝機能障害・黄疸 | 異常を感じたら即座に投与中止と専門医受診を |
| 過量投与時 | 悪心・嘔吐、血圧低下、徐脈、QT延長、縮瞳、昏睡 | 活性炭投与・強制利尿などの処置が必要 |
眠気とふらつきは最も多く報告される副作用です。つまり日常生活への影響が大きく、医療従事者が患者に最初に説明すべき項目といえます。
特に服用開始時や増量時に症状が強く出る傾向があり、高齢者や降圧薬を使用中の患者では血圧低下リスクが一段と高まります。立ちくらみから転倒・骨折へとつながるリスクを念頭に置いた処方設計が求められます。
重大な副作用として添付文書に記載されている肝炎・肝機能障害・黄疸は「頻度不明」とされています。AST・ALTの著しい上昇、倦怠感、黄疸症状が現れた場合はただちに投与中止が必要です。長期投与患者では定期的な肝機能モニタリングを検討すべきです。
参考:テルネリンの添付文書全文(PMDA)
PMDA 医薬品添付文書:テルネリン錠1mg/顆粒0.2%
テルネリン副作用の最大リスク:フルボキサミン・シプロフロキサシンとの禁忌併用
テルネリンに関して医療従事者が最も注意を払うべき事項のひとつが、特定の薬との「併用禁忌」です。なかでも抗うつ薬のフルボキサミン(商品名:ルボックス、デプロメール)との組み合わせは、命にかかわるレベルの血中濃度上昇を引き起こすことが無作為二重盲検比較試験で証明されています。
チザニジンは主に肝臓の代謝酵素CYP1A2によって分解されます。フルボキサミンはこのCYP1A2を強力に阻害するため、チザニジンの代謝が妨げられ、血中に大量に蓄積します。具体的な数字は衝撃的です。
💥 AUCが平均33倍、Cmaxが平均12倍に上昇(無作為二重盲検比較試験より)
AUCが33倍という数値は、通常の33日分の薬を1日で体内にため込むイメージです。その結果として、著しい血圧低下・徐脈・ショック状態が臨床症状として報告されています。2004年に「併用禁忌」として添付文書に記載されましたが、院内での処方チェックをすり抜けてしまう事例が現場では後を絶ちません。
抗菌薬のシプロフロキサシン(商品名:シプロキサン)も同様にCYP1A2を阻害します。こちらとの併用でも、AUCが約10倍に上昇するとの報告があります。整形外科で腰痛にテルネリンを処方し、同時期に泌尿器科や感染症科でシプロフロキサシンが処方された場合などに、見落とされやすい危険な組み合わせです。
- フルボキサミン(ルボックス・デプロメール):AUC 33倍・Cmax 12倍上昇 → 禁忌
- シプロフロキサシン(シプロキサン):AUC 約10倍上昇 → 禁忌
- エノキサシン・シメチジン・経口避妊薬:CYP1A2阻害により血中濃度上昇 → 併用注意
これは見逃せない情報です。複数科にまたがる処方の際、薬剤師・医師双方によるポリファーマシーチェックが命綱になります。
電子カルテの相互作用チェック機能が有効に機能しているか確認する習慣をつけると、このような禁忌見落としを大幅に減らすことができます。院内のDI(医薬品情報)システムをこまめに活用するのが一番の対策です。
参考:フルボキサミンとの併用禁忌の経緯と詳細
民医連 副作用モニター情報〈292〉:筋弛緩剤テルネリン(塩酸チザニジン)とフルボキサミンの併用禁忌について
テルネリン副作用を悪化させる患者背景:腎機能・喫煙・高齢が重なると危険
テルネリンの副作用は、患者の背景因子によって大きく増幅されることがあります。特定のリスクを抱える患者への処方では、標準用量でも過量に近い血中濃度になるケースがあるため、慎重な用量設定と観察が必要です。
腎機能低下患者では血中濃度が6.5倍に
チザニジンは主に腎臓から排泄される薬です。クレアチニンクリアランス(Ccr)が25 mL/min以下の腎不全患者では、腎機能正常者と比べてAUCが約6.5倍、半減期が約7倍に延長するとのデータがあります。
6.5倍という数値は、1錠分の薬が6.5錠分の効果を体内に発揮し続けるに等しい状態です。高齢者では加齢に伴う腎機能の自然低下が避けられないため、血清クレアチニン値が正常範囲内であっても実際の腎機能(eGFR)を確認したうえで用量を決定することが重要になります。
慎重投与が原則です。
喫煙者では逆に効果が30%減弱する
一方、1日10本以上の喫煙者では、タバコの多環芳香族炭化水素成分がCYP1A2を誘導するため、チザニジンの代謝が促進されてAUCが約30%低下するとの報告があります。これはつまり、喫煙患者では同じ用量でも効果が出にくい可能性があるということです。
さらに重要なのは「禁煙したとき」です。禁煙によってCYP1A2の誘導効果が解除されると、それまで速やかに分解されていたチザニジンの血中濃度が急上昇します。禁煙補助外来や禁煙指導に関わる場面では、テルネリン服用中の患者への禁煙指導と同時に投与量の見直しを行う意識が大切です。
- 腎機能低下(Ccr ≦25 mL/min):AUCが最大6.5倍、半減期7倍 → 減量考慮
- 喫煙者(10本/日超):AUCが約30%低下 → 効果減弱の可能性
- 禁煙時:CYP1A2誘導解除によりAUC上昇 → 用量再評価が必要
- 高齢者:腎機能低下+降圧薬との相加作用 → 特に転倒リスクに注意
高齢患者に対してテルネリンを処方する際は、「腎機能(eGFR)」「降圧薬の有無」「喫煙・禁煙状況」の3点を必ず確認しておくと、副作用リスクの多くを事前に把握できます。これが基本です。
参考:サンファーマ 医薬品インタビューフォーム(腎不全患者のデータ含む)
テルネリン インタビューフォーム(サンファーマ):腎機能別薬物動態データ掲載
テルネリン副作用としての急中止リスク:反跳性高血圧と漸減指導の重要性
テルネリンに関してあまり知られていない副作用リスクのひとつが、「急な服用中止による反跳(リバウンド)現象」です。多くの医療従事者は眠気や血圧低下に注意を払いますが、薬をやめるときのリスクが見過ごされているケースが現場では少なくありません。
チザニジンは中枢性α2受容体を持続的に刺激することで、交感神経系の過活動を抑制しています。長期間服用すると、この抑制が常態化します。そこで急に服用を中止すると、抑制が外れた交感神経系が一気に反応し、反跳性高血圧や頻脈が発現する可能性があります。
この現象は降圧薬のクロニジン(同じくα2受容体作動薬)で古くから知られており、チザニジンも同じ薬理機序を持つことから同様のリスクが指摘されています。痛みが和らいできた患者が「もう飲まなくていいかな」と自己判断で服用を止めた場合に起こりやすいパターンです。
厳しいところですね。
- 長期服用後の急中止は「反跳性高血圧・頻脈」を引き起こすリスクがある
- 降圧薬・他の筋弛緩薬との相乗作用が消えることで、血圧・心拍数の急変動が起きやすい
- 中止する際は必ず医師の指示のもとで段階的に漸減する(自己判断での中止は禁止)
患者への服薬指導では、「痛みがなくなっても勝手に止めないこと」「中止を検討するときは受診してから医師と相談すること」を明確に伝えることが重要です。処方箋の備考欄や服薬指導記録にも漸減の必要性を記しておくと、他科・他施設への引き継ぎにも役立ちます。
また、テルネリンを処方する際は初回から「この薬をやめるときは必ず相談してください」と口頭で説明し、服薬説明書にも記載しておく習慣がリスク回避の第一歩になります。これだけ覚えておけばOKです。
テルネリン副作用対策の独自視点:他の筋弛緩薬との比較と使い分けによるリスク最小化
テルネリンの副作用管理において、単にチザニジン単剤の副作用を覚えるだけでなく、他の筋弛緩薬との特性の違いを理解することが、より安全で適切な処方選択につながります。これはあまり検索上位の記事では深く掘り下げられていない視点です。
日本で主に使われる筋弛緩薬には、テルネリン(チザニジン)以外に以下の薬があります。
| 薬剤名 | 作用機序 | 主な特徴・副作用リスク |
|---|---|---|
| エペリゾン(ミオナール) | 中枢性+末梢性の筋弛緩 | 眠気が比較的少ない。高齢者に使いやすい選択肢 |
| チザニジン(テルネリン) | 中枢性α2受容体作動 | 眠気が強い。禁忌薬あり。痙縮にも有効 |
| バクロフェン(ギャバロン) | GABA-B受容体作動 | 脊髄障害による痙縮に適応。腎排泄で蓄積リスクあり |
| ダントロレン(ダントリウム) | 末梢性(筋小胞体Ca遊離抑制) | 重篤な肝毒性あり。痙性麻痺・悪性高熱に使用 |
チザニジン(テルネリン)の最大の強みは、肩こり・腰痛などの一般的な筋緊張から、脳卒中後の痙縮・脳性麻痺まで幅広い適応を持つ点です。ただし、中枢作用が強い分、眠気・血圧低下のリスクが他の筋弛緩薬よりも顕著に出ます。
エペリゾン(ミオナール)は「眠気が少ない」という特徴があり、日中の活動性を保ちたい患者(運転が必要な仕事など)には検討に値します。ただし、テルネリンと比べて筋緊張の改善効果が弱い場合があるため、症状の程度と患者の生活状況を考慮した選択が求められます。
テルネリンを選ぶ場面で、副作用リスクを最小化するための実践的なアプローチとしては以下が挙げられます。
- 🔍 初回処方前に必ず確認すること:eGFR(腎機能)・肝機能・服用中の全薬剤(他科処方含む)・喫煙状況
- 📉 増量は段階的に:1mg×3回/日から開始し、副作用を確認しながら6mg/日→必要なら9mg/日へ
- 🧪 長期投与中は定期的に肝機能(AST・ALT)をモニタリングする
- 🛑 中止指示は「漸減スケジュール」を明記して処方する
- 🚗 運転・高所作業の制限を初回服薬指導で必ず説明する
これらを処方フローに組み込むだけで、現場でのヒヤリハット事例を大幅に減らすことができます。意外ですね。
参考:KEGGによるテルネリンの医薬品情報(相互作用・用量・禁忌詳細)
KEGG MEDICUS:テルネリン(チザニジン塩酸塩)医薬品情報(禁忌・相互作用・副作用発現率)
