子宮収縮剤の痛みはいつまで続くか・後陣痛の正しい知識
経産婦は子宮収縮剤を使わなくても、初産婦より後陣痛が強くなりやすい。
子宮収縮剤による後陣痛の仕組みと発生メカニズム

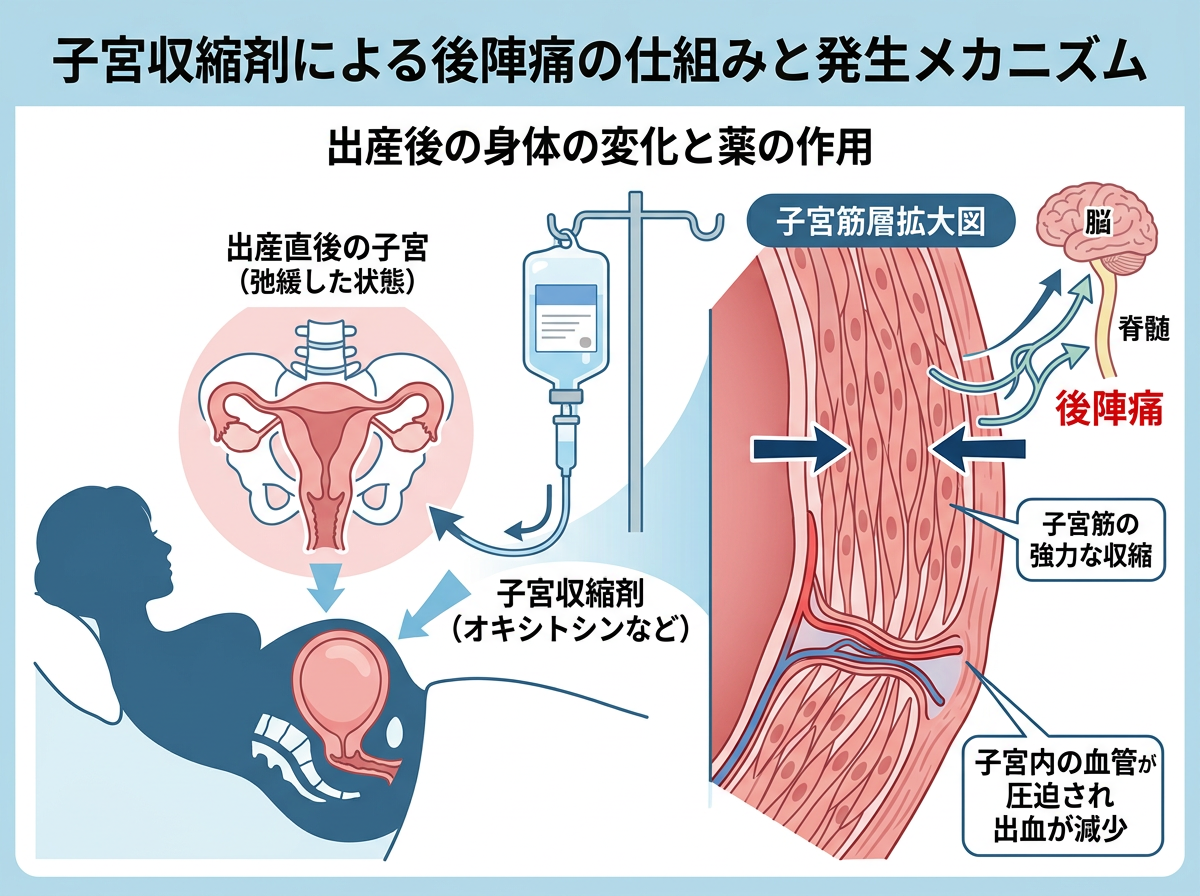
産後に投与される子宮収縮剤は、主にオキシトシン製剤(アトニン-O注など)とエルゴタミン系製剤(メチルエルゴメトリン:メテルギン錠・注)の2種類に分けられる。どちらも「子宮筋に作用して収縮を強める」という同一の薬理機序を持つが、作用の速度や持続時間が異なる。
オキシトシンは点滴静注により即効的に子宮収縮を促し、弛緩出血や胎盤剥離後の止血を目的として使われる。メチルエルゴメトリンは作用発現がやや遅いものの、持続時間が長く、産後の子宮復古不全に対して内服でも投与される場面が多い。つまり投与経路が異なるだけで、どちらも「強制的に子宮を収縮させる薬」という点は共通している。
後陣痛が生じる直接的な理由は、子宮筋が急速・強力に収縮することによる虚血性の痛みだ。通常の後陣痛に加えて収縮剤を使用すると、収縮の振幅がさらに大きくなるため、患者が感じる疼痛強度は著明に増す。これは薬の「副作用」ではなく、治療として必要な収縮を引き出した結果でもある。
重要なのは、収縮剤投与中であっても子宮の硬度・子宮底の高さ・悪露の量が良好であれば、投与を緩める・中止することも選択肢に入るという点だ。痛みが強くて心身が休めない状態が続くなら、その都度アセスメントをし直す必要がある。これが基本です。
カンゴルー「後陣痛」- 看護師向けの用語解説。後陣痛の増強因子・治療の方針を簡潔に確認できる
子宮収縮剤使用中の後陣痛は産後いつまで続くか・ピーク時期の目安
後陣痛が最も強く出るのは、出産当日から産後2〜3日目にかけての時期である。収縮剤を使用していない褥婦でも同様のタイムラインをたどるが、収縮剤を使用している褥婦では痛みの強度がさらに上乗せされることを念頭に置く必要がある。
産後4日目以降は多くの褥婦で痛みが自然に落ち着き始め、退院時(産後4〜5日頃が一般的)には日常生活に支障を感じるほどの痛みは収まっていることがほとんどだ。ただし、授乳のたびにオキシトシンが内因性に分泌されるため、授乳をきっかけに一時的な痛みの波が産後1週間程度続くケースも珍しくない。
ここで知っておきたいのが「1週間を超えても続く軽い痛み」の扱い方だ。子宮は産後4〜6週間かけて徐々に妊娠前の大きさ(鶏卵大・約60g)に戻っていく。その過程で断続的な軽い下腹感を訴える人もいるが、日常生活に支障がなければ多くは生理的な経過の範囲内と言える。産後4週間を過ぎても強い痛みが続くなら別の評価が必要になる。
まとめると、「子宮収縮剤投与中の強い後陣痛は産後2〜3日がピーク、1週間程度で落ち着く」が基本です。
| 産後の時期 | 後陣痛の一般的な強さ |
|---|---|
| 出産当日〜産後2日目 | 最も強い(収縮剤使用中はさらに増強)|
| 産後3〜5日目 | 徐々に軽快(授乳時に増強することあり)|
| 産後1〜2週間 | 軽い違和感程度に落ち着くことが多い |
| 産後4〜8週間 | 子宮復古の過程で断続的な軽度の感覚 |
| 産後4週以降も強い痛み | 病的状態の可能性あり・要受診 |
マイナビ看護職「後陣痛とは?感じ方の個人差やピーク・痛みを和らげるケア方法を解説」- 産婦人科医監修。後陣痛の期間・ピーク・医学的対処法を網羅した看護師向け解説記事
経産婦で子宮収縮剤の痛みが強くなりやすい理由と看護師が知るべき個人差
「なぜ経産婦のほうが後陣痛が強いのか」という疑問は、臨床で患者からもよく聞かれる。これには3つの理由がある。
第一に、経産婦は妊娠を繰り返すことで子宮が以前よりも大きく伸展しやすい状態になっている。大きくなった子宮ほど、元の大きさ(拳ほど)に戻るために必要な収縮の「距離」が長く、収縮力も強くかかる。第二に、経産婦は子宮筋が初産婦よりも速いスピードで収縮する傾向があることが、臨床的に確認されている。収縮速度が速いほど、虚血性の痛みが鋭く出やすい。
第三の理由が、授乳による内因性オキシトシンの問題だ。経産婦は授乳経験がすでにある場合が多く、乳頭への刺激への感受性が高まっているため、授乳のたびにオキシトシン分泌が増し、子宮収縮がより強く引き起こされる。
外因性の子宮収縮剤(アトニン-Oなど)と内因性オキシトシンが重なると、収縮刺激が二重になる点が問題になる。
個人差として覚えておくべき要因はほかにもある。多胎妊娠や羊水過多の既往がある褥婦は子宮がより大きく伸展していたため、収縮剤使用時の痛みが特に強い傾向がある。また、帝王切開後でも後陣痛は発生するが、創部痛と混在するため痛みの評価が難しい。
個人差が大きい、という事実が原則です。
冬城産婦人科医院「分娩後の後陣痛・創部痛の対応」- 現場の産婦人科医による、後陣痛の対応・収縮薬中止の判断・使用薬剤の選択を実践的に解説したコラム
後陣痛への鎮痛管理と子宮収縮剤投与を中止するタイミングの判断基準
後陣痛に対する薬物療法のファーストチョイスは、NSAIDs(非ステロイド性抗炎症薬)である。コクランレビュー(2020年・2749名対象)においても、NSAIDsは後陣痛に対してプラセボよりも有意に優れた鎮痛効果を示し、オピオイドと比べても有害事象リスクが少ないことが報告されている。
臨床でよく使用されるのはロキソプロフェンナトリウム(ロキソニン)で、これは鎮痛作用に加えてプロスタグランジン産生阻害による子宮収縮抑制作用も持つため、後陣痛への効果が二重に期待できる。ロキソニンで効果不十分な場合は、ジクロフェナクナトリウム坐薬(ボルタレン坐薬)に切り替えるという施設も多い。
子宮収縮剤投与の中止を検討すべきタイミングの判断基準として、以下の観察項目が重要になる。
- 🔴 中止の検討が必要なサイン
- 後陣痛が強く、患者が十分に休息できていない
- 子宮底の硬度が良好で、子宮は触診で硬く触れる
- 悪露の量が正常範囲内(過多出血なし)
- 子宮底長が産褥日数に対して妥当である
収縮剤を継続する必要があるのは主に「弛緩出血リスクが高い場合」または「実際に出血コントロールができていない場合」だ。逆に言えば、出血が落ち着いており子宮の収縮が確認できていれば、強い後陣痛の原因になっている収縮剤を緩める理由になる。医師に相談が条件です。
コクランレビュー「出産後の子宮けいれんや子宮復古による痛み(後陣痛)の緩和」- NSAIDsの鎮痛効果に関する国際的エビデンスを日本語で確認できる一次資料
後陣痛と子宮復古不全を見極める:見逃してはいけない異常の判断ポイント
後陣痛は生理的な痛みだが、痛みが長引く・性状が変化するケースには病的状態との鑑別が求められる。医療従事者として特に注意すべきなのが「子宮復古不全」と「産褥感染症(子宮内膜炎・子宮筋層炎)」だ。
子宮復古不全の代表的なサインは、産褥2週間以上続く赤色悪露の持続、子宮底の軟らかさ・高さの異常(産褥日数よりも大きい子宮)、そして断続的な下腹痛の継続だ。原因としては胎盤遺残・卵膜遺残・感染・子宮筋腫合併などが挙げられる。特に胎盤遺残は超音波で確認できる場合があり、疑えば早期の精査が必要になる。
産褥感染が絡んでくると、悪臭のある悪露・38度以上の発熱・下腹部圧痛の増強といった症状が加わる。この場合は収縮剤のみでの対応では不十分で、血液培養・膣分泌物の培養検査・抗生物質投与を組み合わせた治療が必要となる。
医療従事者として「産後4週以降も強い痛みが続いている」「退院後に悪露の量が増えた」「発熱と下腹痛が同時にある」という訴えがあれば、後陣痛として済ませず、速やかに受診を促す判断が求められる。これは必須の知識です。
| チェック項目 | 後陣痛(生理的) | 子宮復古不全・感染(病的)|
|---|---|---|
| 痛みのピーク | 産後2〜3日 | 産後4週以降も持続 |
| 悪露の色・量 | 正常に日数で変化 | 赤色悪露が2週以上続く・悪臭 |
| 子宮底 | 産褥日数相応の硬さと高さ | 軟らかい・産褥日数より大きい |
| 発熱 | 通常なし | 38℃以上が続く |
| 対応 | 鎮痛・収縮剤調整 | 精査・抗生物質投与・処置 |
後陣痛と病的状態の見極めは、子宮底の触診・悪露の観察・バイタルサインのセットで行うのが原則だ。どれか1つだけで判断しようとすると、鑑別を誤るリスクが高まる。
カンゴルー「子宮復古の観察とケア」- 産褥期の子宮復古不全の症状・観察項目・ケアポイントを看護師向けに体系的に解説した学習コンテンツ
子宮収縮剤使用中の後陣痛ケア:褥婦への説明と非薬物的対処の実践ポイント
薬物療法だけが後陣痛の管理手段ではない。特に授乳を行っている褥婦では、授乳前にNSAIDsを内服させることで最高血中濃度のタイミングと授乳誘発性後陣痛のピークをずらす方法が有用なことがある。「痛みが出てから飲む」より「授乳の30分前に飲む」という時間管理の視点が、臨床ではより有効な場面が多い。
非薬物的ケアとして根拠があるのは、腹部の温罨法(温めること)だ。子宮周辺の血行を促進し、筋肉の過緊張を緩和する効果が期待できる。ただし温めすぎは弛緩を招き、出血量が増える可能性があるため、子宮の硬度確認を同時に行うことが大切だ。使用頻度が高いのは使い捨てカイロ・湯たんぽだが、低温熱傷に注意し、タオルを介して使用するよう指導する。
体位の工夫も有効だ。「横向きで膝を軽く曲げ背中を丸めた姿勢」は、腹圧を抜いて子宮周辺の緊張を緩めるため、多くの褥婦が自然とこの姿勢を取る。クッションや抱き枕を活用して楽な体勢を維持しやすくする環境整備も、医療者としての実践的なケアのひとつだ。
看護師として見落としがちなのが「説明の不足による不安の増幅」だ。褥婦が「この痛みはいつまで続くのか」「何かおかしいのではないか」と感じたまま過ごすと、痛みの体験がより強くなる「痛みの破局的思考」に陥りやすい。産後2〜3日がピークで、多くは1週間以内に落ち着くこと、子宮収縮剤を使用しているため強めの痛みが出やすいことを事前に丁寧に伝えることが、ケアの質を大きく高める。説明が最良の鎮痛の一つです。
- 🌡️ 褥婦への具体的な説明例
- 「今使っている薬が子宮を収縮させるので、しばらく強めの痛みが続きます」
- 「産後2〜3日目が一番つらく、そこを過ぎると楽になってくる方がほとんどです」
- 「授乳のときに痛みが強くなるのは正常な反応です」
- 「我慢しなくて大丈夫です。痛み止めを処方してもらえます」
授乳中の鎮痛薬として最も使いやすいのはロキソプロフェンやアセトアミノフェンで、授乳直後に服用することで母乳中への薬剤移行を最小限に抑えられる。長期連続使用を避ける、という点だけ守れば安全性は高い。これだけ覚えておけばOKです。

デリケートゾーンケア/ラクトバチルス乳酸菌100%/カンジタ/かゆみ/ニオイケア/妊活/産後/赤ちゃん便秘【RACINE/バランストック】