マドパー副作用の便秘がもたらす運動症状悪化と対処法
便秘を放置すると、1週間後に「意図せぬ断薬」と同じ状態になることがあります。
マドパーの副作用として生じる便秘の発生頻度と機序

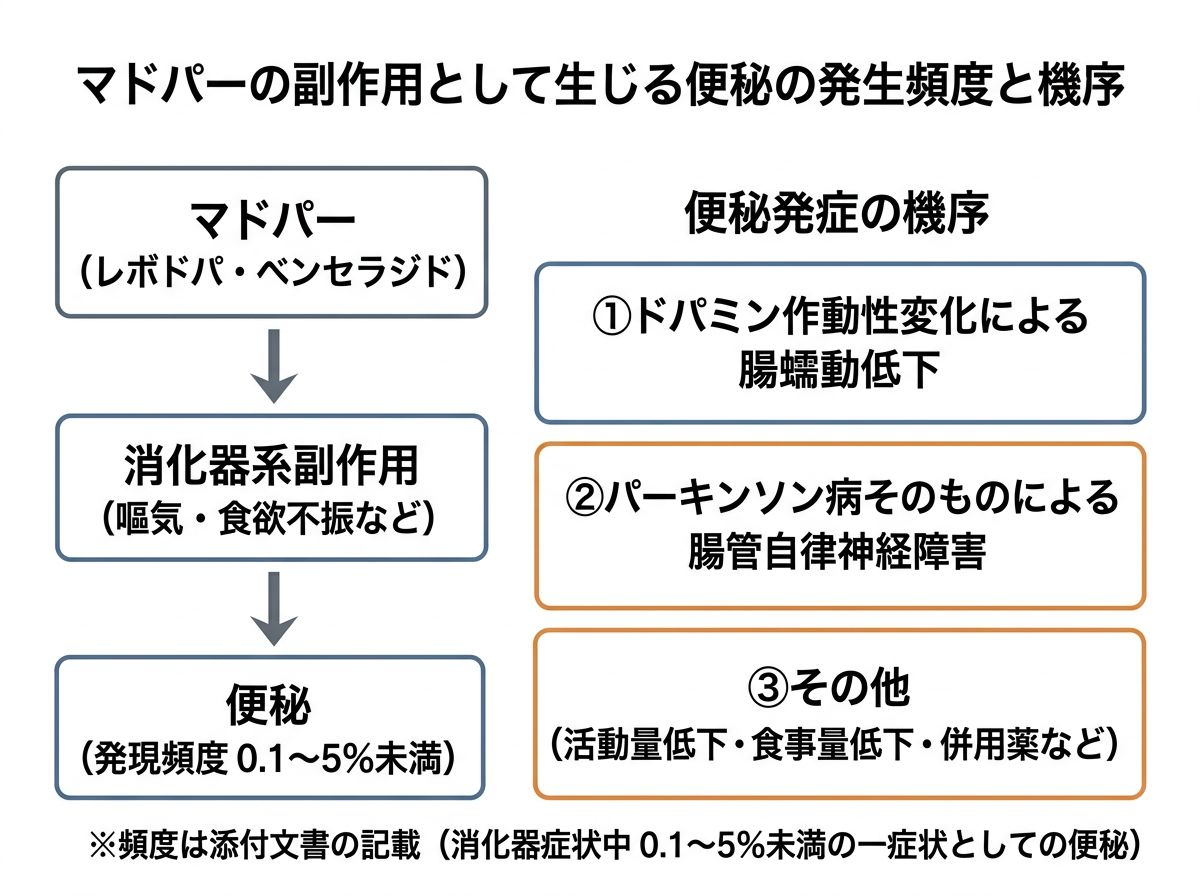
マドパー配合錠(レボドパ・ベンセラジド塩酸塩配合剤)の添付文書によると、便秘は消化器系副作用として0.1〜5%未満の頻度で報告されています。ただし、これは薬剤そのものによる副作用の頻度に過ぎず、パーキンソン病(PD)という疾患が本来持つ自律神経障害による便秘を考慮すると、実態はより深刻です。複数の臨床報告では、PD患者の約70〜82%に便秘症状が確認されており、マドパーを含むレボドパ製剤の使用によって症状がさらに強まるケースがあります。
便秘の発生機序は複数あります。まず、PDでは腸管の自律神経(腸管神経叢)にαシヌクレインが蓄積し、腸の蠕動運動そのものが障害されます。さらに、マドパーに含まれるベンセラジドは末梢性脱炭酸酵素阻害薬であり、腸管内でのドパミン生成を抑制することで、腸管の蠕動抑制につながる可能性が指摘されています。
つまり、PDの疾患そのものと薬剤副作用の双方が便秘を引き起こすという二重の機序があるということですね。
さらに注目すべきは、抗コリン薬を併用しているケースです。日本神経学会のパーキンソン病診療ガイドラインでも、抗コリン薬は消化管運動を低下させることがあり、便秘・イレウスの発生に注意するよう明記されています。PD治療において複数の薬剤が相互に便秘を悪化させる可能性がある点は、処方見直し時に特に意識すべきポイントです。
インタビューフォームに記載されたマドパー配合錠の承認後調査3,206例において、副作用は577例(18.0%)に認められており、消化器系症状は主な副作用カテゴリに含まれます。便秘単独での集計は少ないものの、臨床現場での遭遇頻度は添付文書の数字より高い印象を持つ医師・薬剤師は少なくないでしょう。
日本神経学会・パーキンソン病ガイドライン(治療各論)
https://www.neurology-jp.org/guidelinem/pdf/parkinson_04.pdf
マドパーの便秘がウェアリングオフを悪化させる仕組み
便秘がマドパーの薬効に直接影響する——この事実は、多くの医療者が「便秘は患者QOLの問題」と捉えがちな中で、特に重要なポイントです。重要なのです。
レボドパは主に小腸上部から吸収されます。腸管の蠕動運動が低下した状態では、レボドパが胃から小腸へ移行する速度(胃排出)が遅れ、血中濃度のピーク到達が遅延します。榊原ら(2021年、自律神経学会誌)の報告では、「胃排出能の低下はレボドパの吸収遅延と相関し、ウェアリングオフやdelayed-onの要因となる」と明示されています。
具体的に想像すると分かりやすいです。レボドパが通常1時間で血中ピークに達するとすれば、便秘で腸管運動が低下した患者では2〜3時間後まで効果が発現しないことがあります。患者は「薬が効かなくなった」と感じ、医師は投与量増加を検討しますが、根本原因が便秘であれば増量しても効果は改善しません。
実際、ある内科医の報告では「1週間以上の重度便秘が続いた患者では、きちんとレボドパを服用しても小腸からの吸収が低下し、血中濃度が下がってしまう」という例が示されています(健康情報誌ヘルシスト, 2024年)。
さらに、重度の便秘は「意図せぬ断薬」と同様の状態を招くことがあります。脱水や便秘が重なり、レボドパの吸収が著しく低下した場合、悪性症候群(高熱・意識障害・筋強剛の急激な悪化)のリスクが高まることが指摘されています。これは生命に関わる重大な合併症です。
また、東邦大学の研究グループが報告した当院PDデータでは、麻痺性イレウスによる緊急入院の発生率が2.4%にのぼったとされています。便秘を軽視することが、消化器科救急への入院、さらには腸閉塞・腸穿孔という致命的なアウトカムにつながるリスクを秘めています。
便秘管理はQOLだけでなく、薬効・安全性の問題でもあります。これが基本です。
マドパーの便秘対処で注意すべき下剤選択と相互作用
パーキンソン病患者の便秘に対し、臨床現場では酸化マグネシウム(マグミット®、カマグ®)が広く使われています。量の調節がしやすく、価格も安価で扱いやすい選択肢です。しかし、マドパーとの組み合わせには注意が必要です。
研究報告によると、酸化マグネシウムをレボドパ配合剤と同時に服用すると、レボドパの吸収が低下することが示されています。住友ファーマの患者向け情報でも「酸化マグネシウムを含む便秘薬と一緒に服用するとパーキンソン病のお薬の吸収が低下し、効果が弱まる可能性がある」と明記されています。
ただし、この相互作用については臨床的な影響に差がある点も知っておく必要があります。天沼きたがわ内科の医師は「酸化マグネシウムをレボドパと一緒に服用するようになったから急に薬効が落ちたという患者を経験したことはない」と述べています。服用時間をずらすことで回避可能なケースも多く、食前と食後に分けて服用する工夫が有効です。
特に注意すべきは、錠剤の粉砕投与が必要な高齢患者です。粉砕すると問題が起きます。レボドパと酸化マグネシウムの粉末を混合した状態で服用すると、接触面積が増大してレボドパの含量低下が起こりやすくなり、薬効への影響が大きくなります。嚥下困難な患者への調剤時には、必ずそれぞれを別々に調製する必要があります。
| 下剤の種類 | 代表薬 | PD患者への使いやすさ | 注意点 |
|---|---|---|---|
| 浸透圧性下剤(Mg系) | マグミット®、カマグ® | 量調節しやすい | レボドパ吸収低下の可能性。粉砕混合は厳禁 |
| 上皮機能変容薬 | ルビプロストン(アミティーザ®) | 腎機能障害患者にも使用可 | 下痢が生じやすい例あり |
| グアニル酸シクラーゼ受容体作動薬 | リナクロチド(リンゼス®) | 既存薬が無効な例に追加 | 下痢が過剰になる例あり |
| 回腸胆汁酸トランスポーター阻害薬 | エロビキシバット(グーフィス®) | 新規作用機序 | 食前服用が条件 |
| 漢方薬 | 大建中湯 | 腸管血流改善効果あり | 効果の個人差が大きい |
新しい便秘薬(ルビプロストン、リナクロチドなど)は腎機能障害患者でも使いやすい反面、PD患者では下痢が過剰に生じるケースが報告されています。酸化マグネシウムが使いにくい場合の代替として検討する価値はありますが、少量から開始することが原則です。
住友ファーマ「パーキンソン病患者のよくある悩み・食事栄養の工夫」: 酸化マグネシウムとL-ドパ製剤の飲み合わせ注意についての情報が掲載されています。
マドパー服用中の患者に便秘が先行する理由——αシヌクレイン仮説
多くの医療従事者は「便秘はPD発症後に現れる症状」と認識しています。しかし実際は逆です。実は違います。
Honolulu Heart Program Studyのデータでは、便通の頻度とPD発症リスクの間に有意な関連が示され、「便秘とPD診断の間隔は10〜20年以上」とされています(Abbott et al., Neurology, 2001)。つまり、患者がマドパーを飲み始めるよりもはるか前から、腸管は変性プロセスに入っている可能性があるのです。
その機序として注目されているのが、αシヌクレインの腸管から脳への伝搬経路です。腸管壁内神経叢(アウエルバッハ神経叢)にαシヌクレインが蓄積し、プリオン様に迷走神経を介して脳幹部へと逆行性に伝搬するという「腸-脳軸仮説」が、複数の動物実験・剖検研究で支持されています。
また、PDのレヴィー小体病理が「黒質よりも先に腸管神経叢と心臓交感神経に出現する」ことが病理解剖研究で確認されています。腸管神経叢での陽性率は86.7%、心臓交感神経では100%というデータも報告されています(Gelpi et al., 2014)。
臨床的に重要なのは、便通1日1回未満の人はPD発症率が約4倍になるという疫学データです。これは1日1回以上の排便がある人との比較であり、便秘のコントロールがPD予防や疾患管理全体に貢献する可能性を示唆しています。
さらに、腸内細菌叢との関連も注目されています。PD患者ではAkkermansia属菌の増加とFaecalibacterium、Roseburia属の減少が確認されており、腸内環境の変化がαシヌクレインの凝集や神経炎症を促進する可能性が検討されています。腸内環境を整えることは、便秘解消にとどまらず疾患管理の観点からも重要です。
これが「PDを腸から始まる病気」と呼ぶ根拠になっています。
CareNet「パーキンソン病と腸内環境の関連」: 便秘が運動症状の数十年前に先行すること、腸-脳軸(MGBA)の障害とPD早期病変の関係が解説されています。
マドパー服用患者への便秘管理——医療従事者が実践すべきアプローチ
便秘管理で最初に確認すべきことは、「その便秘がPDそのものによるものか、薬剤性か、それとも両方か」を整理することです。これが基本です。
PDによる便秘の特徴は、通過遅延型(大腸通過時間の延長)と直腸肛門型(排便時の奇異性括約筋収縮=アニスムス)が混在する点にあります。腹圧低下も加わるため、単純な浸透圧性下剤だけでは解決しないケースも少なくありません。問診では、「排便回数」だけでなく「残便感」「いきみの有無」「排便に要する時間」も確認することで、主体となる病態を推定できます。
服薬指導で特に伝えたい点は3つあります。①酸化マグネシウムとマドパーは服用時間をずらす(例:食前に一方、食後に他方)、②粉砕投与の場合は混合しない、③腎機能が低下した高齢患者では酸化マグネシウムの過剰投与による高マグネシウム血症リスクを常に念頭に置く——この3点は最低限の確認事項です。
非薬物療法も重要です。運動中は腸管運動が一時的に抑制されますが、運動後の安静時には腸管運動が亢進することが知られています。1日30分程度の歩行やストレッチを日常的に取り入れることで、腸管の通過時間を短縮できる可能性があります。運動は便秘改善に有効です。また、蹲踞(しゃがむ)に近い前傾姿勢での排便は直腸肛門角を開大し、腹圧を下げながら排便できるため、直腸肛門型便秘に有効とされています。
食事面では、食物繊維(豆類・海藻・きのこ類・野菜)と発酵食品・乳製品を積極的に取り入れることが推奨されます。高蛋白食(特に肉類)はレボドパと競合してアミノ酸輸送体を占拠し、脳内への移行を阻害する可能性があるため、昼食・夕食での高蛋白食摂取を避けるよう指導することも重要です。
プロバイオティクス(ビフィズス菌・乳酸菌)については、2021年にNeurologyで発表されたランダム化比較試験にて、PD患者の便秘に対して有効性が報告されています(Tan AH et al., 2021)。医薬品ではありませんが、患者への生活指導の一環として紹介できる選択肢です。
便秘が改善しない場合や急激に悪化した場合は、麻痺性イレウス・宿便潰瘍・腸穿孔の可能性を念頭に置き、消化器内科への紹介を積極的に検討することを勧めます。重篤な合併症は防げます。
天沼きたがわ内科「パーキンソン病と便秘」: 酸化マグネシウムの扱い方、新規便秘薬の使用感、進行期PDへの対応方針など、臨床現場に即した情報が掲載されています。

ニトムズ 優肌パーミロールHS(ショートタイプ) 肌にやさしい かぶれにくい防水フィルム 貼りやすいタイプ (10cm×1m) H24S10 1巻