タンドスピロンクエン酸の副作用と安全な使用のポイント
依存性が低いからといって、副作用チェックを省いた患者は再診時に肝機能値が3倍以上に跳ね上がっていた事例があります。
タンドスピロンクエン酸の副作用の全体像と頻度を正確に把握する

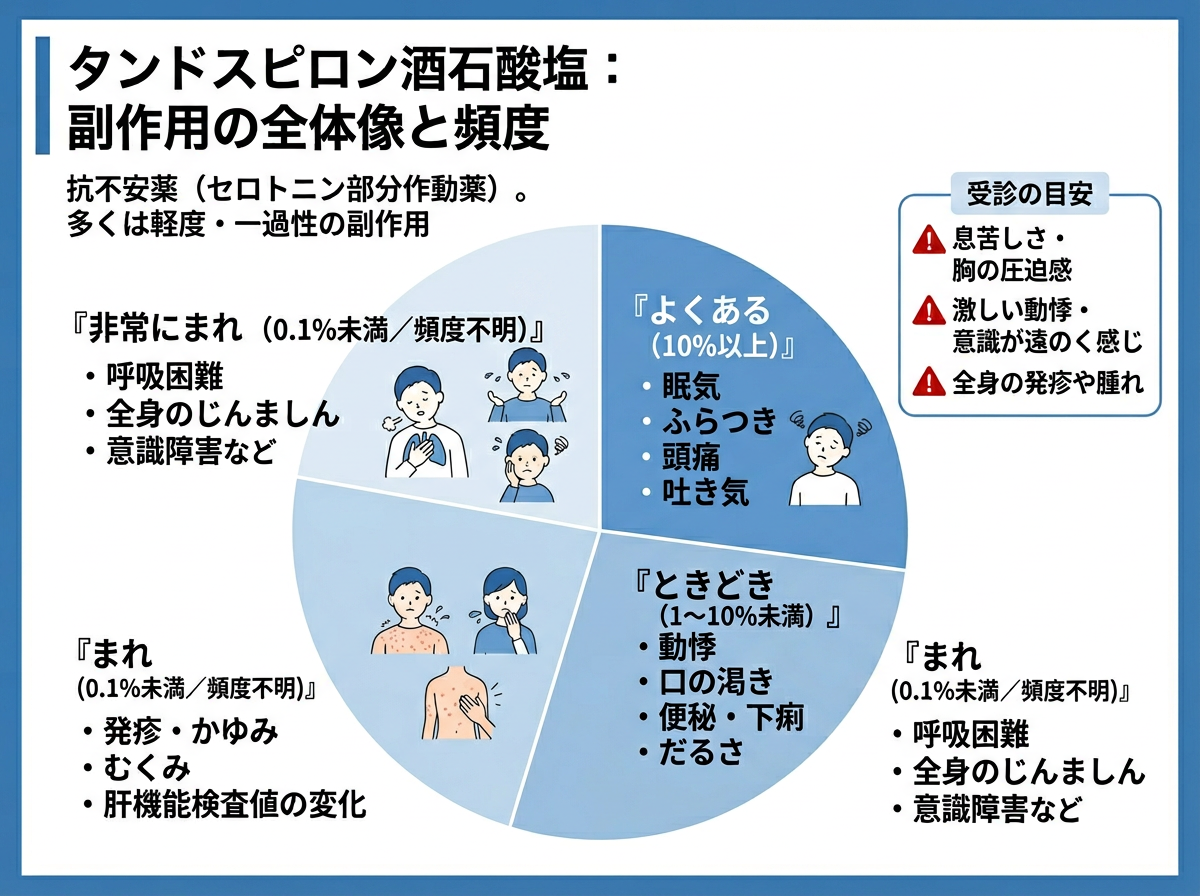
タンドスピロンクエン酸塩(先発品名:セディール)は、5-HT1A受容体部分作動薬に分類されるセロトニン作動性抗不安薬です。承認時の調査では、1,451症例中229例(10.3%)に何らかの副作用が確認されています。ただし、主な副作用である眠気の発現頻度は2.96%に過ぎず、それ以外の副作用はすべて1%未満という報告があります。
数字で見ると、「副作用が出る患者は約10人に1人」という計算になりますが、その内訳のほとんどが軽度の眠気です。重篤な副作用の頻度は格段に低いと言えます。
副作用の頻度分類を整理すると、以下の通りです。
| 頻度 | 副作用の種類 |
|---|---|
| 1%以上 | 眠気 |
| 0.1〜1%未満 | めまい・ふらつき・頭痛・頭重・不眠・動悸・悪心・食欲不振・口渇・腹部不快感・便秘・AST/ALT/γ-GTP上昇・倦怠感・脱力感・気分不快・四肢のしびれ・目のかすみ |
| 0.1%未満 | 振戦・パーキンソン様症状・ALP上昇・頻脈・嘔吐・胃痛・発疹・じん麻疹・そう痒感・悪寒・多汗・ほてり・好酸球増加・CK上昇 |
| 頻度不明 | 悪夢・浮腫 |
| 重大な副作用(頻度不明または0.1%未満) | 肝機能障害(0.1%未満)・黄疸(頻度不明)・セロトニン症候群(頻度不明)・悪性症候群(頻度不明) |
重要なのは「頻度不明」という表記です。これは「データが少ない」ことを意味しており、「まれにしか起きない」とは異なります。頻度不明の副作用ほど見逃しが起きやすく、医療従事者として注意が必要なのはまさにこの領域です。
つまり「軽い薬だから副作用は少ない」という認識だけでは不十分です。
参考:添付文書に基づく副作用の詳細情報(KEGG)
タンドスピロンクエン酸塩 添付文書情報 | KEGG MEDICUS
タンドスピロンクエン酸の重大な副作用・セロトニン症候群と悪性症候群の早期発見
重大な副作用の中でも、特に医療現場での見落としリスクが高いのがセロトニン症候群と悪性症候群です。どちらも頻度不明ですが、発症した場合の転帰は重篤であり、迅速な対応が求められます。
セロトニン症候群は、タンドスピロンをSSRI(フルボキサミン、パロキセチンなど)やSNRI(ミルナシプランなど)、あるいはトラゾドンなどのセロトニン作動性薬剤と併用した際に発症する可能性があります。主な症状は以下のとおりです。
- 興奮・不安・錯乱などの精神症状
- ミオクロヌス(筋肉の不随意収縮)・振戦・協調運動障害
- 発汗・発熱・頻脈などの自律神経症状
- 重症例では40℃以上の高熱、横紋筋融解、腎不全に至ることもある
セロトニン症候群の特徴は、「薬の開始や増量から数時間以内」に症状が出現しやすいという点です。抗うつ薬との併用開始直後や、タンドスピロンの増量後に患者から「体がぴくつく」「汗が止まらない」といった訴えがあった場合には、セロトニン症候群を念頭に置く必要があります。
悪性症候群は、抗精神病薬や抗うつ薬との併用時、あるいはタンドスピロンの急激な減量・中止時に発症するリスクがあります。発熱・意識障害・強度の筋強剛・不随意運動・発汗・頻脈の組み合わせが特徴的で、血清CKの急上昇と白血球増多を伴うことが多いです。ミオグロビン尿が認められた場合は急性腎障害への進行を警戒する必要があります。
これは使えそうな情報です。
早期発見のために実践的なポイントとしては、まずタンドスピロンと他のセロトニン作動薬を併用している患者においては、薬剤開始後・増量後の最初の受診時に「身体症状の変化」を必ず問診に含めることが有効です。患者へのセルフモニタリングの説明も、副作用の早期発見につながります。
参考:PMDAのセロトニン症候群に関する情報
セロトニン症候群に関する安全性情報 | 独立行政法人 医薬品医療機器総合機構(PMDA)
タンドスピロンクエン酸の副作用・肝機能障害を見落とさない定期モニタリングの考え方
タンドスピロンでは、重大な副作用として肝機能障害が添付文書に明記されています。頻度は0.1%未満とされており、「ほとんど起きない」と思われがちです。しかし、0.1%未満とは「1,000人に1人未満」を意味しており、大量に処方される薬では一定数の発症が現実に生じます。
肝機能障害の副作用がやっかいなのは、初期段階では自覚症状がほぼないという点です。AST・ALT・ALP・γ-GTP上昇という形で検査値に先に現れ、その後に倦怠感、食欲不振、黄疸などが出てきます。倦怠感や食欲不振はタンドスピロンの一般的な副作用とも重複するため、「軽い副作用が出ている」と見過ごされるリスクがあります。
厳しいところですね。
肝機能障害が疑われる際の初期サインとして、以下の点を押さえておくことが推奨されます。
- 原因不明の倦怠感・食欲不振が持続するとき
- 皮膚・眼球の黄染(黄疸)が出現したとき
- 尿が濃い黄褐色になったとき
- 定期検査でAST/ALT/γ-GTP値が前回から有意に上昇しているとき
医療機関でのモニタリング戦略として、タンドスピロン開始後の肝機能検査の頻度については統一したガイドラインはありませんが、既存の肝疾患・慢性肝機能障害を有する患者、複数の薬剤を服用している患者では、投与開始後1〜3か月を目安に血液検査を行うことが安全管理上のひとつのアプローチです。
肝機能障害患者においては、タンドスピロンの代謝にCYP3A4およびCYP2D6が関与しているため、肝機能が低下していると血中濃度が高止まりし、副作用が出やすくなるという機序もあります。肝機能障害患者・腎機能障害患者への投与では「高い血中濃度が持続するおそれがある」と添付文書にも明記されている点を念頭に置きましょう。
肝機能に注意が必要な患者が原則です。
参考:タンドスピロンの基本情報・副作用一覧
タンドスピロンクエン酸塩錠10mg「サワイ」の基本情報 | 日経メディカル処方薬事典
タンドスピロンクエン酸の副作用リスクが高まる薬物相互作用と患者背景の整理
タンドスピロンは比較的相互作用の少ない薬剤ですが、添付文書上では3種類の「併用注意」が明記されており、いずれも副作用の増強につながる可能性があります。医療従事者として正確に把握しておきたいポイントです。
① ブチロフェノン系薬剤(ハロペリドール、ブロムペリドールなど)との併用
タンドスピロンの持つ弱い抗ドパミン作用が、ブチロフェノン系薬剤の抗ドパミン作用を増強し、錐体外路症状(振戦、筋強剛、アカシジアなど)が強く出る可能性があります。
精神科・神経内科で複数の薬剤が処方されている患者では、この組み合わせが生じやすいため、患者の体の動きや筋緊張の変化に注意が必要です。
② カルシウム拮抗剤(ニカルジピン、アムロジピン、ニフェジピンなど)との併用
タンドスピロンのセロトニン受容体を介した中枢性の血圧降下作用が、カルシウム拮抗剤の降圧作用と重なることで、過度の血圧低下・立ちくらみ・ふらつきが起こる可能性があります。
高血圧の治療中に不安症状や心身症の治療としてタンドスピロンが追加処方されるケースは珍しくありません。高齢者では転倒リスクに直結するため、特に注意が必要です。
③ セロトニン再取り込み阻害作用を有する薬剤(フルボキサミン、パロキセチン、ミルナシプラン、トラゾドンなど)との併用
前述のセロトニン症候群のリスクに直結します。うつ病の治療にSSRIを使いながら、心身症の身体症状に対してタンドスピロンを追加するケースでは、この組み合わせが生まれやすく、処方した複数の診療科間での情報共有が不十分な場合に特に危険です。
これが条件です。
また、患者背景として副作用リスクが高まるケースを整理すると以下のとおりです。
| 患者背景 | リスクの内容 |
|---|---|
| 脳器質的障害のある患者 | 本剤の作用が過度に強くあらわれるおそれ |
| 中等度以上の呼吸不全・心障害のある患者 | 症状が悪化するおそれ |
| 肝機能障害・腎機能障害のある患者 | 血中濃度が高止まりし副作用が増強するおそれ |
| 高齢者 | 外国データで若年者より高い血中濃度を示す報告あり。1日15mgからの低用量開始が推奨 |
| 脱水・栄養不良状態の患者 | 身体的疲弊により悪性症候群のリスクが高まるおそれ |
高齢者への処方では、1日15mgからの低用量開始が添付文書に示されています。これは「外国の高用量(90mg/日)を用いた体内薬物動態試験で、若年者と比較して高い血中濃度を示した」というデータに基づくものです。日本での承認最大用量は60mg/日ですが、高齢患者では特に慎重に用量を設定するべきです。
タンドスピロンクエン酸の副作用と切り離せない「ベンゾジアゼピンからの切り替え」で起きる落とし穴
近年、ベンゾジアゼピン系抗不安薬の長期使用による依存・離脱問題が広く認識されるようになり、タンドスピロンへの切り替えが検討されるケースが増えています。依存性が低く安全性が高いというイメージから、「ベンゾジアゼピンをやめてタンドスピロンに即座に切り替える」という方針を取ることがありますが、これは添付文書で明確に注意喚起されている誤った対応です。
タンドスピロンとベンゾジアゼピン系薬剤の間には「交差依存性がない」という特性があります。言い換えると、タンドスピロンを追加・切り替えしてもベンゾジアゼピンの退薬症候(離脱症状)を抑制する効果は全くありません。
動物実験でも、ジアゼパム連続投与後の休薬による体重減少に対してタンドスピロン(60mg/kg/日および200mg/kg/日)は抑制作用を示さなかったことが報告されています。つまり、ベンゾジアゼピンを急に中止してタンドスピロンに切り替えると、患者は「ベンゾジアゼピンの離脱症状」と「タンドスピロンの慣れない副作用」を同時に経験する可能性があります。
これは痛いですね。
正しい切り替えの考え方は以下のとおりです。
- ベンゾジアゼピン系薬剤は徐々に(数週間〜数か月かけて)減量する
- タンドスピロンは減量中または完全中止後に導入する
- 切り替え中は不安症状・睡眠・身体症状の変化を定期的にモニタリングする
- 罹病期間が3年以上の治療抵抗性症例ではタンドスピロンの効果が出にくいことも添付文書に記載されており、症例選択が重要
さらに知っておくべき点として、タンドスピロン自体には即効性がなく、効果が安定するまでに2週間〜1か月程度かかります。ベンゾジアゼピンのような即時の抗不安作用を期待して切り替えを行うと、患者が「効かない」と感じて服薬を中断するリスクもあります。切り替え前の患者説明として「効果が出るまでに時間がかかる薬」という点を明確に伝えることが、長期的な治療継続につながります。
つまり「切り替えは計画的に」が原則です。
また、ベンゾジアゼピン系誘導体との「交差依存性がない」という特性は、裏を返せば「依存形成のメカニズムが全く異なる」ことを意味します。タンドスピロン自体が習慣性・依存性を生じにくい理由は、GABA受容体ではなくセロトニン5-HT1A受容体に選択的に作用する機序の違いにあります。この薬理学的な背景を患者に説明することで、「依存しない薬」への切り替えに対する患者の納得感を高めることができます。
参考:セディール(タンドスピロン)の副作用と注意事項
セディール(タンドスピロン)の副作用とは?ほかの薬との違いや注意事項 | FastDoctor
タンドスピロンクエン酸の副作用に関する患者指導・服薬指導の実践ポイント(独自視点)
タンドスピロンは医師・薬剤師が副作用を把握するだけでは十分ではなく、患者自身が「何に注意すべきか」を理解して日常生活を送れるかどうかが、副作用の早期発見と重篤化回避のカギを握っています。医療従事者が実際の服薬指導の場面で活用できる実践的なポイントを整理します。
🚗 車の運転・機械操作への注意説明
眠気・めまい・ふらつきは、頻度が0.1〜1%未満ながらも、患者の日常生活に直接影響する副作用です。添付文書には「自動車の運転等危険を伴う機械の操作に従事させないように注意する」と明記されています。
職業ドライバーや建設機械オペレーターなどの職業を持つ患者では、服薬開始時に特にこの点を確認・指導することが重要です。症状が出ていない段階でも、服薬開始直後・増量直後は特に慎重な行動を促すべきです。
🍺 飲酒との関係についての指導
アルコールとタンドスピロンの相互作用については添付文書に「飲酒はできるだけ控えること」と記載があります。アルコールは中枢神経抑制作用を持ち、眠気・ふらつきを増強させます。心身症や不安症状の患者の中には、「お酒でストレスを発散している」という方も少なくありません。
「飲んではいけない」という一律な指導ではなく、「お酒を飲んだ場合は特に転倒に注意してほしい、高い場所や機械の操作は絶対に避けてほしい」という具体的な行動レベルの指導が患者には届きやすい傾向があります。
📅 「効果が出るまでの期間」に関する事前説明
タンドスピロンの抗不安効果が安定して出始めるまでには、一般的に2週間〜1か月程度の継続服用が必要です。この点を事前に説明しておかないと、「飲んでも効かない」「副作用ばかり感じる」と患者が自己判断で服薬を中断してしまうリスクがあります。
服薬指導の際に「最初の1〜2週間は効果を実感しにくいが、副作用(眠気など)が出始める時期でもある。2週間後に一度、症状の変化を医師に報告してください」と具体的なタイムラインを伝えることで、患者の不安を軽減し服薬継続率を高めることができます。これは使えそうです。
🛑 自己判断での中断・増量防止の指導
「依存性が低い薬」という特性が患者に伝わると、「自分で量を調節してもいいだろう」という誤解が生まれることがあります。実際には、タンドスピロンを急に中止した場合でもまれに離脱症状(めまい、ふらつき、吐き気、頭痛、不安感、しびれ感)が報告されています。
また、1日60mgという最大用量が設定されており、増量にも上限があります。患者への指導として「必ず医師の指示通りに飲むこと、やめるときも自己判断では行わないこと」をシンプルかつ繰り返し伝えることが基本です。
👵 高齢患者への特別配慮
高齢者では血中濃度が高くなりやすいため、低用量(例:1日15mg)から開始することが添付文書で推奨されています。高齢患者では転倒リスクが高く、ふらつき・立ちくらみが骨折や入院の引き金になります。カルシウム拮抗剤を服用している高齢患者では過度の降圧との相互作用も警戒すべきです。
服薬指導の際には「急に立ち上がらない」「夜間トイレへの移動に特に注意」という転倒予防の観点からの生活指導を合わせて行うと、副作用の実害を防ぐ上で大きな効果があります。
高齢者には転倒予防の指導が必須です。
参考:タンドスピロンの特徴・作用・副作用(医師監修)
タンドスピロン(セディール)の特徴・作用・副作用 | 高津心音メンタルクリニック

