リピトール副作用の筋肉痛、正確に見極めるための基準と対応
筋肉痛を訴える患者の9割以上は、実はリピトールのせいではありません。
リピトール(アトルバスタチン)の筋肉痛とSAMSの定義

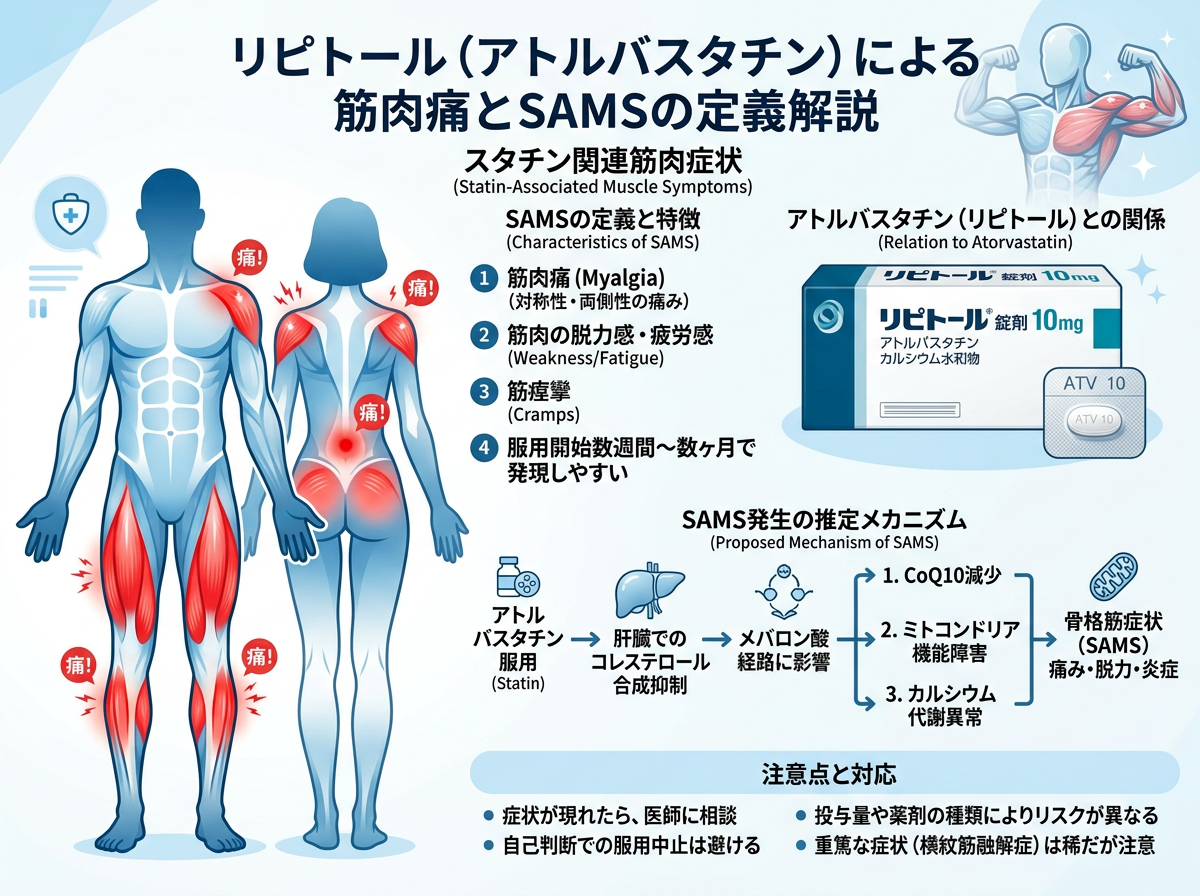
リピトール(一般名:アトルバスタチン)は、HMG-CoA還元酵素を阻害して肝臓でのコレステロール合成を抑制するスタチン系薬剤であり、LDLコレステロールを強力に低下させる特性を持っています。その強力なLDL低下効果の裏側で、医療現場でしばしば問題になるのが「筋肉に関連する症状」です。
この筋症状の総称は「SAMS(Statin-Associated Muscle Symptoms:スタチン関連筋肉症状)」と呼ばれます。SAMSは単一の病態を指すのではなく、軽度の筋肉痛(マイアルジア)から、CK上昇を伴うミオパチー、さらには腎障害につながる横紋筋融解症まで、幅広いスペクトラムを包括する概念です。
重症度の分類は以下のように整理できます。
- マイアルジア(myalgia):CK正常・筋肉痛のみ。最も頻度が高い。
- ミオパチー(myopathy):CK正常上限の4倍以上+筋力低下を伴う。
- ミオシティス(myositis):筋組織の炎症所見を伴う状態。
- 横紋筋融解症(rhabdomyolysis):CK正常上限の10倍超+ミオグロビン尿・腎障害。
SAMSが基本です。特に医療従事者が理解しておくべき点は、「SAMS=すべてがリピトールの直接的な薬理作用によるもの」ではないという事実です。筋肉痛は加齢、過度な運動、脱水、甲状腺機能低下症、ビタミンD不足、感染症、あるいは他の併用薬など、スタチン以外の多くの因子によっても引き起こされます。これが鑑別を難しくする最大の要因と言えます。
出現時期については、服用開始から数週〜数ヶ月以内に現れやすい傾向がある一方で、用量変更や体調変化を契機に後から出現するケースも確認されています。
参考:スタチン関連筋症状の臨床的整理と対応について
スタチンによる筋障害の概要と対応(名駅ファミリアクリニック)
リピトール副作用の筋肉痛におけるCK値の解釈と対応フロー
筋肉痛を訴える患者に対して、まず医療従事者が行うべき評価の中心となるのがCK(クレアチンキナーゼ)値の測定と解釈です。CKは筋細胞が損傷したときに血液中へ漏出する酵素であり、筋障害の「程度の目安」として機能します。ただし、CK値の解釈には注意が必要です。
意外ですね。CKは激しい運動、外傷、感染症、転倒、甲状腺機能低下症、注射後などでも上昇します。そのため、「CKが高い=リピトールによる筋障害」と単純に結論付けてはいけません。症状・経過・患者背景・併用薬の総合評価が不可欠です。
具体的な対応の目安は、CK値に応じた以下の3段階が基本となります。
| CK値(正常上限との比較) | 対応方針 |
|---|---|
| 正常上限の4倍未満(症状軽度) | 継続服用+経過観察。定期的な血液検査でフォロー |
| 正常上限の4倍以上〜10倍未満 | 症状・検査値に応じて継続または一時中止を検討。2〜6週後に再評価 |
| 正常上限の10倍以上 | 即時服用中止。入院も含め厳密な管理が必要 |
筋症状があってもCKが正常上限の4倍未満であれば、スタチンを継続しながら原因を精査するアプローチが推奨されています。一方、CKが正常上限の10倍を超えた場合は横紋筋融解症の危険性があるため、即時中止が求められます。CK正常上限の10倍超が原則です。
重要なのは、「筋肉痛があるからすぐ中止」という反射的な判断を避けることです。特に心筋梗塞の既往がある患者においては、スタチンの心血管保護効果との利益・リスクのバランスを慎重に考慮する必要があります。高血圧も糖尿病も肥満もない低リスク患者と、心筋梗塞を経験した二次予防患者では、対応の閾値が異なります。
参考:CK値に基づくスタチン筋障害の段階的管理について
筋肉痛はコレステロールの薬の副作用なのか?(大久保駅前・林クリニック)
リピトール副作用の筋肉痛と「ノセボ効果」の関係性
医療従事者が見落としがちなのが、「ノセボ効果(nocebo effect)」という概念です。ノセボ効果とは、薬への不安や否定的な情報を事前に知ることで、実際には薬理的な作用がないにもかかわらず、副作用と思われる症状が出現する現象です。プラセボ効果の「悪い版」と理解するとイメージしやすいでしょう。
2022年に発表された大規模なメタ分析(約12万人・中央値4.3年追跡)では、スタチン服用患者の約27.1%が筋肉の痛みや筋力低下を訴えた一方、プラセボ群でも26.6%が同様の症状を報告していました。つまり、スタチン服用患者が訴える筋症状の90%以上はスタチンに起因しないと考えられます。これは驚きですね。
さらに2026年2月にThe Lancetに公開されたCTT Collaboration(約12.4万人を含む19試験)の統合解析では、66項目に及ぶ副作用候補をFDR補正(多重比較の調整)で再検証した結果、統計学的に有意な増加が確認されたのは「肝トランスアミナーゼ異常」「その他の肝機能検査異常」「尿成分変化」「浮腫」の4項目のみであり、筋肉痛はその中に含まれていませんでした(The Lancet 2026;407:689–703)。
この知見は、服薬指導の在り方に直結します。「筋肉痛が出るかもしれない」という説明の強調度合いが、患者の筋症状訴えそのものを増やしうるということです。服薬指導の言葉の選び方が重要です。
ただし、ノセボ効果の存在が「患者の訴えを否定する」根拠にはなりません。患者が感じている不快感は実在しており、「気のせいです」と一蹴することは、信頼関係を損ない、自己中断リスクをむしろ高めます。必要なのは、症状を丁寧に聴取しながらCK値・経過・背景因子で客観的に評価し、「薬が原因かどうか」をデータで示すアプローチです。
参考:スタチン筋症状のノセボ効果と統計的根拠について
スタチンの筋肉痛でやめるべき?2026年Lancet論文から副作用の本当のところ(戸塚クリニック)
リピトール副作用の筋肉痛リスクを高める薬物相互作用と患者背景
リピトールによる筋障害リスクは均一ではなく、特定の薬物相互作用や患者背景によって大きく変化します。この点を把握しておくことで、ハイリスク症例を事前に察知し、適切なモニタリング強度を設定できます。
薬物相互作用の観点では、以下の薬剤との併用が特に注意を要します。
- シクロスポリン(免疫抑制剤):リピトールの血中濃度を著しく上昇させ、横紋筋融解症リスクが大幅に増加。添付文書上も特記されている。
- フィブラート系薬剤(フェノフィブラートなど):スタチンとの併用で筋障害リスクが上昇。かつては原則禁忌とされていた組み合わせ。
- ニコチン酸製剤:CK上昇、横紋筋融解症リスクの増加が報告されている。
- グレープフルーツジュース:CYP3A4を阻害し、アトルバスタチンの血中濃度を上昇させる可能性がある。
アトルバスタチン(リピトール)は強力なスタチンである一方、同系統の中でも比較的筋痛が起こりやすいとされる薬剤です。プラバスタチン・フルバスタチン・ピタバスタチンのように代謝経路がCYP3A4に依存しないスタチンは薬物相互作用の影響を受けにくく、筋障害リスクは低いとされています。これが条件です。
患者背景についても確認すべき要因があります。高齢者、腎機能低下患者、肝機能低下患者、甲状腺機能低下症患者、神経筋疾患を有する患者では筋障害リスクが高まります。また、体格の小さい患者(体重が少ない患者)でも相対的に血中濃度が上昇しやすいため注意が必要です。
🔑 処方・服薬指導の際にチェックすべきポイントをまとめます。
- お薬手帳を確認し、シクロスポリン・フィブラート系の併用有無を必ず確認する
- 高齢・低体重・腎機能低下の患者には特に開始初期の筋症状フォローを強化する
- グレープフルーツの大量摂取習慣を問診で確認する
リピトールの添付文書・インタビューフォームは、相互作用の詳細一覧として参照価値が高い情報源です。
リピトール錠 インタビューフォーム(Viatris・PDF)
リピトール副作用の筋肉痛が出た際の具体的な対応と再挑戦(リチャレンジ)戦略
筋症状が確認された場合に、医療従事者として取るべきアプローチは「即時永久中止」ではなく、段階的な再評価と再挑戦(リチャレンジ)を視野に入れたマネジメントです。スタチンの中断は心血管リスクの上昇につながりうるため、中止・変更の決定は慎重に行う必要があります。
具体的な対応の流れは以下のとおりです。
- ステップ1:一時中止して症状が消失するか確認する。 消失しなければ、筋症状の原因はスタチン以外にある可能性が高い。
- ステップ2:同薬剤で再開し、再現性を確認する。 症状が再現すれば薬剤との関連性が高まる。
- ステップ3:別のスタチンへの種類変更を検討する。 プラバスタチンやピタバスタチンなど相互作用の少ない薬剤への切り替えが選択肢となる。
- ステップ4:低用量化または非毎日投与(隔日・週2回)で再開する。 投与頻度を下げることで、許容できる範囲で治療を継続できる場合がある。
- ステップ5:スタチンにエゼチミブなど他剤を追加し、スタチン用量を最小限にする。 スタチン量を減らしつつLDL低下目標を維持する方法。
「やめる」より「調整」が基本です。
また、免疫介在性壊死性ミオパチー(IMNM)という病態にも留意が必要です。これはスタチン中止後も筋障害が進行・持続する特殊な病態であり、通常の薬剤性筋症状とは別の管理が求められます。四肢・体幹の筋力低下が数か月かけて進行する場合は、単純な「中止後の回復を待つ」対応では不十分であり、専門医へのコンサルテーションが必要です。
患者への説明においても、「一度症状が出ても、薬を変えたり飲み方を工夫することで治療を継続できる可能性がある」という希望を提示することが、自己中断リスクの軽減に寄与します。これは使えそうです。
参考:スタチン筋症状発現後の再挑戦アプローチについて
Lancet:スタチンによる筋症状報告の9割以上が薬剤に起因せず(HOKUTO)
