メラトベルの副作用と子供への影響を医療従事者が正しく理解する
フルボキサミンと同時に処方すると、メラトベルの血中濃度が約17倍に跳ね上がります。
メラトベルの子供への主な副作用一覧と発現率

メラトベル(一般名:メラトニン)は2020年6月に日本で発売された、6〜15歳の神経発達症に伴う入眠困難を適応とした国内初のメラトニン製剤です。体内で生成されるホルモンと同一の成分であることから、従来の睡眠薬と比較して副作用プロファイルは比較的穏やかとされています。しかし、「副作用が少ない薬だから安心」という判断は危険です。
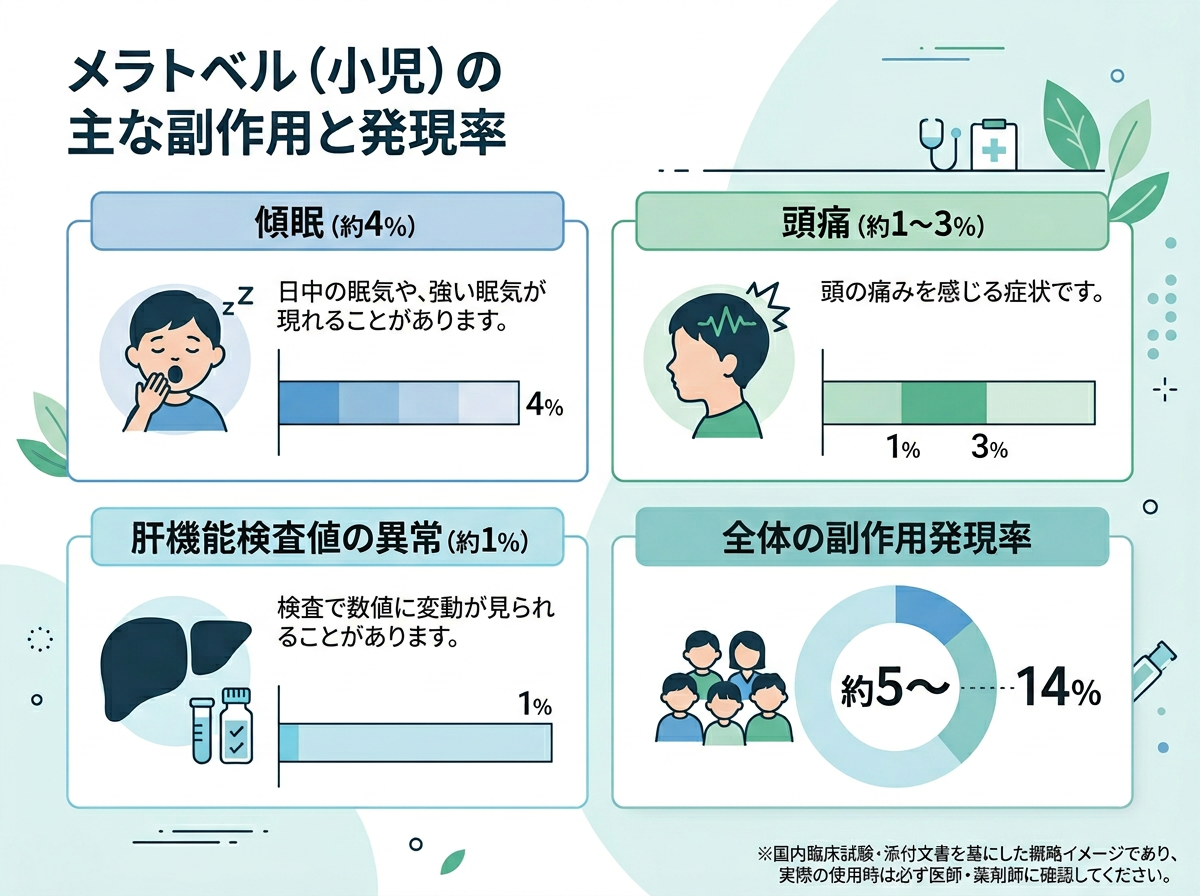
国内第Ⅱ/Ⅲ相試験および第Ⅲ相試験(合計308例)で確認された主な副作用は以下の通りです。
| 副作用の種類 | 発現率 | 分類 |
|---|---|---|
| 傾眠 | 4.2% | 精神神経系(1%以上) |
| 頭痛 | 2.6% | 精神神経系(1%以上) |
| 肝機能検査値上昇 | 1.3% | 臨床検査(1%以上) |
| 易刺激性・激越・ねごと・鎮静・落ち着きのなさ・睡眠障害・いびき | 0.1〜1%未満 | 精神神経系 |
| 高カリウム血症 | 0.1〜1%未満 | 代謝および栄養 |
| 悪心・腹痛・口内炎 | 0.1〜1%未満 | 消化器 |
| 蛋白尿・血尿 | 0.1〜1%未満 | 腎・尿路 |
最も頻度の高い副作用は傾眠です。これは翌朝に眠気が持続する形で現れることが多く、子供の学校生活に直接影響を与える可能性があります。
傾眠が続く場合の対応は、投与量の減量・服用時刻を早める・他の睡眠薬への変更、の3つが基本です。
頭痛についても注意が必要です。メラトニンはMT1受容体(血管収縮)とMT2受容体(血管拡張)の両方に作用しますが、MT2優位になると脳血管が拡張し、三叉神経が圧迫されて痛み物質が放出されます。これが頭痛の機序です。多くの場合は投与継続とともに改善しますが、症状が強い場合は他剤への切り替えを検討してください。
また、26週間の長期投与試験では副作用全体の発現率が14.1%(14/99例)に上昇し、蛋白尿・尿中ウロビリノーゲンが各2.0%に認められています。つまり長期投与では腎・尿路系のモニタリングも必要ということですね。
参考:メラトベル添付文書(2025年7月改訂 第6版)/副作用の発現率・試験データの根拠
メラトベル添付文書(JAPIC)
メラトベルの子供における思春期遅発リスクと長期投与の注意点
医療従事者の多くが「傾眠と頭痛さえチェックすれば十分」と考えがちな部分があります。しかし、PMDAが公表している医薬品リスク管理計画書(RMP)では、重要な潜在的リスクとして「性成熟/発達遅延(思春期遅発)」が明記されています。これは多くの処方医が見落としやすいポイントです。
メラトニンは性ホルモン分泌にも関与しているホルモンです。動物実験や海外文献では、外因性メラトニンの長期暴露が性的成熟を遅延させる可能性が示唆されています。特に成長発育の途中にある6〜15歳という投与対象年齢を考えると、思春期前後のお子さんへの長期投与は慎重に評価すべきといえます。
- 🔬 RMPに明記されたリスク:PMDAのRMPでは「性成熟/発達遅延(思春期遅発)」が重要な潜在的リスクとして設定されており、製造販売後の安全性定期報告で継続監視が義務づけられています。
- 📅 投与継続の定期的な再評価が必須:添付文書では「投与開始3ヵ月後を目途に有効性・安全性を評価し、有効性を認めない場合は中止を考慮、その後も定期的に投与継続の必要性を検討すること」と規定されています。漫然投与は禁物です。
- 📏 身長・体重・性徴の変化を記録する:思春期遅発の早期発見のために、定期診察時に二次性徴の有無・進行状況を記録し、標準的な発達と比較することが望まれます。
長期投与が想定されるケースでは、睡眠改善の有効性と思春期への潜在的影響をてんびんにかけた上で、保護者への説明と同意取得を丁寧に行うことが重要です。3ヵ月ごとの評価が基本です。
また、メラトベルを突然中止することにも注意が必要です。添付文書では「連用中における投与中止により、神経発達症に伴う諸症状または睡眠障害の悪化があらわれることがある」と警告されており、中止の際は患者の状態を慎重に観察しながら段階的に行うことが求められます。
参考:PMDAのリスク管理計画書(思春期遅発リスクの記載根拠)
メラトベル 医薬品リスク管理計画書(PMDA)
メラトベルの子供への処方で絶対に避けるべき禁忌と併用注意薬
メラトベルは主としてCYP1A2という肝代謝酵素によって分解されます。この代謝経路を理解していないと、重大な薬物相互作用を見逃すリスクがあります。
絶対禁忌となるのはフルボキサミン(商品名:ルボックス・デプロメール)との併用です。フルボキサミンはCYP1A2およびCYP2C19を強力に阻害するため、メラトベルの代謝が抑制されて血中濃度が急激に上昇します。健康成人での報告では、フルボキサミン50mgを前投与した状態でメラトニン5mgを服用すると、AUCが約1635%(=約17倍)に増加したとされています(Härtter S, et al. Clin Pharmacol Ther. 2000)。これは傾眠・過鎮静のリスクが著しく高まることを意味します。
問題は、フルボキサミンが神経発達症の子供に処方されるケースが存在するという点です。ASD児の強迫症状や不安症状に対してSSRIが使われることがあり、その中にフルボキサミンが含まれている場合があります。処方前の持参薬確認と、お薬手帳の確認は必須です。
- 🚫 併用禁忌:フルボキサミン(ルボックス・デプロメール)— AUCが約17倍に上昇するおそれあり
- ⚠️ 併用注意:キノロン系抗菌薬(シプロフロキサシンなど)— CYP1A2を阻害し、メラトベルの血中濃度が上昇するおそれあり
- ☕ 併用注意:カフェイン— 同じCYP1A2の基質であるため競合し、メラトベルのCmaxが約137%・AUCが約120%上昇したとの報告あり。エナジードリンク、コーラを飲む習慣のある子供への指導が重要です
- 🍽️ 食後投与に注意— 食後投与ではCmaxが15.4%低下するため、就寝直前・空腹時の服用が基本です
カフェインについては注意が必要ですね。近年、小学生がエナジードリンクを飲む機会が増えており、保護者への生活指導として「就寝前のカフェイン摂取を控えるよう」説明することが、メラトベルの治療効果を最大化する上でも重要です。
参考:キノロン系抗菌薬・カフェインとの相互作用に関する詳細解説
メラトベルの適正使用に関する解説(UMIN掲載)
メラトベルの子供への副作用を最小化する投与設計と睡眠衛生指導
薬の副作用リスクを下げる第一歩は、適切な投与量設定と段階的な増量です。これが原則です。
メラトベルの用法・用量は「1日1回1mg、就寝直前」が開始用量であり、最大4mgまでを1週間以上の間隔をあけて増量します。増量のペースを守らない急速な増量は副作用発現率を高めます。国内第Ⅱ/Ⅲ相試験において4mg群ではプラセボ群とほぼ同等の7.7%の副作用発現が確認されており、1mg群の0%と比較して明らかな差があります。
- ⏰ 服用タイミングの徹底:就寝の直前に服用させること。睡眠途中に起床して作業等をする可能性がある場合は服用を控えるよう指導します。運動会の練習期間など特別な日程がある場合は保護者と事前に相談を。
- 🌙 服用時刻の早め設定で翌朝の眠気を軽減:傾眠が続く場合、服用時刻を就寝の30〜60分前に前倒しすることで翌朝への持ち越し効果を軽減できる可能性があります。
- 🏃 睡眠衛生指導との併用が必須:添付文書では「睡眠衛生指導および可能な場合は行動療法的治療を実施し、入眠潜時の延長のある患者に投与すること」と明記されています。薬だけに頼るのはNGです。
睡眠衛生指導の内容については、以下の4点を保護者と共有することが有効です。朝は日光を浴びる、朝食をとる、日中に身体を動かす、夜は部屋を暗くして早めに就寝させる、という基本的な生活リズムの確立が、メラトニンの内因性分泌リズムを補強し、薬の効果を高めます。これは使えそうです。
また、高学年(おおむね10歳以上)のお子さんに対しては、電動工具などの危険な機械操作を行わないよう添付文書でも注意喚起されています。自転車通学などが始まる年齢では、服薬中の翌朝の眠気についても本人と保護者への具体的な説明が求められます。
参考:睡眠衛生指導・神経発達症への対応を含む処方解説
メラトニン(メラトベル)の効果と副作用(こころみ医学)
メラトベルを子供に処方する際に見落とされがちな独自視点:肝機能障害・腎機能障害患者への影響
神経発達症の子供においても、基礎疾患や合併症として肝機能・腎機能の異常を持つケースがあります。この場合、通常とは異なる薬物動態を示す可能性があり、見落とすと予期せぬ副作用につながります。
肝機能障害がある場合、内因性メラトニンの血中濃度はChild-Pugh Grade Cの肝硬変患者では健康成人の約10倍に達するとの報告があります(Chojnacki C, et al.)。メラトベルは主としてCYP1A2で代謝されるため、肝機能が低下すると代謝が遅れ、血中濃度が想定以上に上昇するおそれがあります。添付文書にも「血中濃度が上昇し、作用が強くあらわれるおそれがある」と記載されています。
腎機能障害患者では、内因性メラトニンの日内変動幅がeGFRの悪化に伴い小さくなるという報告があります。つまり腎機能が低下すると体内のメラトニンリズムが既に乱れており、外因性メラトベルの効果が「効きすぎる」または「効きにくくなる」という形で通常とは異なる可能性があります。
- 🔬 肝機能障害のある小児:代謝遅延による血中濃度上昇に注意。定期的な肝機能検査値モニタリングが望ましい。
- 🫘 腎機能障害のある小児:内因性メラトニンリズムの変化により効果予測が難しいことを念頭におく。
- 🧪 プロラクチン上昇の報告あり:海外の健康成人を対象とした臨床研究において、メラトニン投与によりプロラクチンが増加したとの報告があります(Kostoglou-Athanassiou I, et al.)。添付文書の「その他の注意」にも記載があり、長期投与中のホルモン変動のモニタリングも視野に入れる必要があります。
これらは比較的情報が少ない領域ですが、神経発達症の子供は多疾患を抱えているケースも少なくないため、処方前に包括的な既往歴・検査値の確認を行うことが安全な薬物療法の土台です。定期的な血液検査でフォローアップすることが条件です。
また、2025年7月には新たにメラトベル錠小児用(1mg・2mg)が追加承認されています。顆粒剤が飲みにくい子供への剤形選択の幅が広がったことは、アドヒアランス向上の観点からも注目すべきアップデートです。
参考:小児の神経発達症に伴う睡眠障害への初のメラトニン製剤として承認された背景・根拠
小児の神経発達症に伴う睡眠障害に初のメラトニン製剤(日経メディカル)

ビオスリーHi錠 270錠【指定医薬部外品】 整腸剤 酪酸菌 乳酸菌 糖化菌 おなかの不調 便秘 軟便 腸内フローラ改善 腸活