クレストールの副作用・筋肉痛を正確に鑑別し適切に対処する
クレストール(ロスバスタチン)を服用中の患者が「筋肉が痛い」と訴えたとき、その痛みをスタチンのせいだと即断してやめさせると、心血管イベントリスクが上昇して患者が倒れる。
クレストール筋肉痛の頻度とSAMSの定義

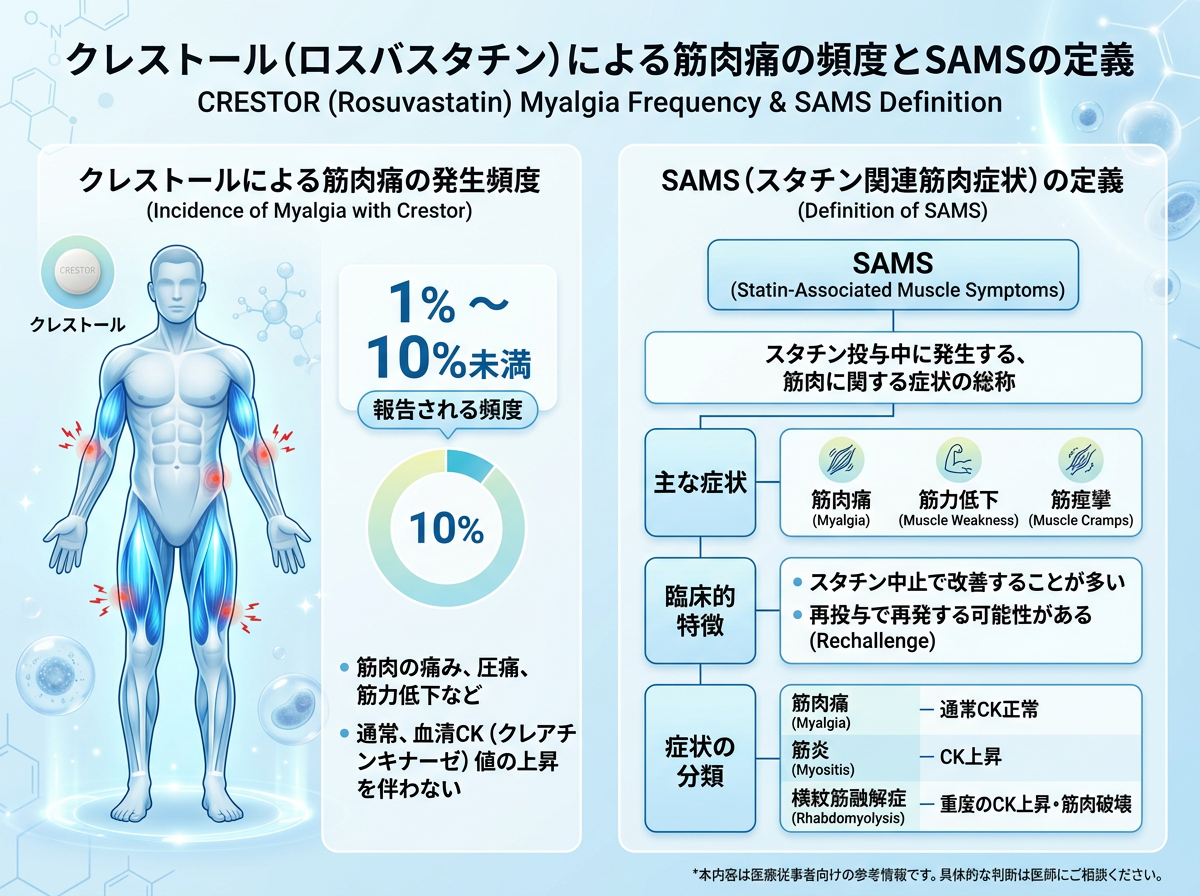
クレストール(一般名:ロスバスタチン)は、HMG-CoA還元酵素を強力に阻害するスタチン系薬剤であり、脂質異常症治療の中心的な役割を担っています。その代表的な副作用として筋肉症状が知られており、総称して SAMS(Statin-Associated Muscle Symptoms) と呼ばれます。
重要なのは、SAMSは「症状の総称」であって、スタチンが直接原因と確定しているわけではないという点です。2022年に発表されたスタチン vs プラセボの大規模メタ解析(追跡期間中央値4.3年)では、スタチン群の27.1%・プラセボ群の26.6%に筋肉痛や筋力低下が報告されました。つまり、差はわずかです。
RR(相対リスク)は1.03と極めて1に近く、統計学的にもスタチンによる筋症状の「上乗せ」は思われているよりずっと少ないことが示されています。多くの「筋肉痛の訴え」はスタチンが原因ではない可能性があると認識しておくことが、臨床判断の第一歩です。
SAMSの重症度は以下のように段階的に分類されます。
| 重症度 | 呼称 | CK値の目安 | 主な症状 |
|---|---|---|---|
| 軽度 | マイアルジア(Myalgia) | 正常範囲内 | 筋肉痛・不快感のみ |
| 中等度 | ミオパチー(Myopathy) | 正常上限の4〜10倍未満 | 筋力低下を伴う |
| 重度 | 横紋筋融解症(Rhabdomyolysis) | 正常上限の10倍以上 | 褐色尿・腎障害を伴う |
最も頻度が高いのはマイアルジアです。それが基本です。一方で横紋筋融解症の発症率はクレストールで0.1%未満とされており、一般的な筋肉痛とは大きく性質が異なります。
ロスバスタチンの副作用情報および添付文書の詳細については、以下の公式添付文書が参考になります。
クレストール添付文書(KEGG DATABASEによる医薬品情報)
https://www.kegg.jp/medicus-bin/japic_med?japic_code=00066114
クレストール筋肉痛の原因:ノセボ効果と真の薬理作用の鑑別
「薬を飲んでいると知っているから痛みを感じる」という現象が、スタチンの筋症状には大きく影響しています。これが ノセボ効果(Nocebo Effect) です。これは使えそうです。
英国の研究では、スタチンを中止した患者が増えたきっかけとして、メディア報道によるネガティブな情報が大きく関与していたことが報告されています(BMJ 2016)。情報だけで症状が引き起こされるという事実は、臨床現場での患者説明の重要性を示しています。
ノセボ効果とスタチンの真の薬理的副作用を分ける手がかりとなるのが、症状のパターンです。スタチンによる筋症状の特徴を具体的に挙げると、以下のようなものが目安となります。
- 🔹 左右対称性の近位筋(大腿部・臀部など)の筋肉痛・筋力低下
- 🔹 服用開始から数週間〜数ヶ月以内の発症(ただし用量変更後にも起こりうる)
- 🔹 中止後、数日〜数週間で症状が改善する
逆に、「片側だけ痛い」「関節痛が主体」「CKが正常で倦怠感だけ訴える」といったケースでは、スタチン以外の原因を先に検索する方が合理的です。甲状腺機能低下症によるCK上昇も、見落とされやすいポイントです。甲状腺機能の確認は必須です。
また、スタチンの種類による筋症状リスクの差も重要です。水溶性スタチン(プラバスタチン、ロスバスタチンなど)は筋組織への移行が比較的低いとされ、脂溶性(シンバスタチン、アトルバスタチン)と比べリスクが低めとされています。一方でロスバスタチンはHMG-CoA還元酵素への結合親和性が高く、LDL低下効果が強い分、同等の注意が必要です。
ノセボ効果の関与が疑われる患者には、「症状があっても、必ずしも薬が原因とは限らない」という丁寧な説明とともに、症状の再現性を確認するリチャレンジ(一時中止→再開)が有効な選択肢となります。
スタチン服用とノセボ効果に関する比較研究については、以下のページがわかりやすく解説しています。
スタチン服用による筋症状とノセボ効果について(岡田内科クリニックブログ)
https://okada-dmcl.jp/blog/zenpan-statin
クレストール筋肉痛のCK値を使った対応フロー
筋肉症状が出た際に最初に行うべきことは、CK(クレアチンキナーゼ)値の測定です。ただし、CK値はスタチンの副作用以外にも多くの要因で変動するため、「高い=即中止」という判断は間違いです。
CK値の解釈と対応の原則は次のとおりです。
| CK値(正常上限を基準) | 対応方針 |
|---|---|
| 正常〜正常上限の4倍未満 | 症状・経過を観察しながら服薬継続を検討 |
| 正常上限の4〜10倍 | 2〜6週間後に再評価、服薬中止・減量・薬剤変更を検討 |
| 正常上限の10倍以上 | 即時中止、入院・精査を考慮 |
CK値が高くても、激しい運動の翌日・外傷・感染症・甲状腺機能低下症が原因であるケースは非常に多いです。まず背景因子の確認が原則です。とくに「運動後でもないのに高値」「症状が強い」「両側近位筋の脱力がある」という場合は、より慎重な評価が必要です。
褐色尿(コーラ色の尿)が出現した場合は横紋筋融解症による急性腎障害のサインであり、これは緊急対応が必要なサインです。直ちに服用を中止し、補液・腎保護措置を取るよう患者へ伝えることが重要です。コーラ色の尿は要注意です。
フィブラート系薬剤(ベザフィブラート、フェノフィブラートなど)との併用がある場合は、CK上昇リスクが特に高くなります。クレストールとフィブラート系を併用した症例では、CK値が基準値の10倍以上に上昇した例が報告されており、原則として併用は避けるべきとされています。この組み合わせは必ず確認しておく必要があります。
また、シクロスポリンはロスバスタチンの血中濃度を最大7.1倍まで上昇させる相互作用があり、臓器移植後患者への処方時には特別な注意が求められます。
スタチンによるCK上昇への対応については、以下の日本医事新報の記事が臨床的に参考になります。
スタチンによるCK上昇への対応(日本医事新報 医師Q&A)
https://www.jmedj.co.jp/blogs/product/product_3795
クレストール中止後も進行するスタチン関連IMNM(免疫介在性壊死性ミオパチー)の見逃しに注意
筋肉痛・筋力低下があり、クレストールを中止したにもかかわらず症状が改善しない、あるいは悪化が続く——そのような場合に見逃してはならないのが スタチン関連免疫介在性壊死性ミオパチー(IMNM:Immune-Mediated Necrotizing Myopathy) です。意外ですね。
通常のスタチン筋症は「薬を止めれば改善する」のが特徴です。これが基本的な理解です。しかしIMNMは自己免疫が関与するため、中止後も抗体産生が続き、症状はむしろ進行します。発症率はスタチン使用者10万人あたり2〜3例/年(日本では100万人あたり5例未満)と極めて稀ですが、一度発症すると重篤な機能障害を残すリスクがあります。
IMNMの鑑別に用いられる特異的なバイオマーカーが 抗HMGCR抗体 です。スタチンによってHMG-CoA還元酵素(HMGCR)の発現が筋線維の再生過程で過剰に誘導され、これが自己抗原提示を引き起こすという機序が示されています。特定のHLAアレル(HLA-DRB1\*11:01など)を持つ患者でリスクが高い傾向があります。
典型的な臨床像は次のとおりです。
- 🔸 中高年に多く、スタチン服用開始から数か月〜数年後に急速進行性の近位筋筋力低下
- 🔸 歩行困難・立ち上がり困難
- 🔸 CKが数千〜数万 U/Lに著明高値
- 🔸 皮疹なし(皮膚筋炎との鑑別点)
- 🔸 スタチン中止のみでは改善しない
治療は免疫抑制療法が中心で、ステロイドに加えてメトトレキサート・アザチオプリン・IVIGなどが使用されます。難治例ではリツキシマブが有効とされています。5年生存率は80〜90%と比較的保たれますが、筋力低下が長期に持続し、30〜40%の症例で再燃が報告されています。
スタチン筋症と思って長期間放置されると、患者の日常生活が大きく損なわれます。「中止しても改善しない」「CKが著明に高い」「急速な近位筋の筋力低下がある」という3点が重なる場合は、抗HMGCR抗体測定と専門科(神経内科・リウマチ科)へのコンサルトを早期に行うことが重要です。
スタチン関連IMNMの詳細な病態・治療については以下の記事が参考になります。
スタチン関連免疫介在性壊死性ミオパチー(IMNM)の解説
https://wbck.tokyo/archives/3196
クレストール筋肉痛の訴えへの実践的アプローチ:リチャレンジ戦略と代替薬の選択
クレストールによる筋肉痛が疑われた場合に、「すぐに永久中止」するのは適切ではありません。自己判断での中止は心血管リスクを高めるため、医師・薬剤師が連携して段階的なアプローチを取ることが患者の利益になります。これが原則です。
臨床現場で実践できるリチャレンジ戦略のステップを整理します。
ステップ1:一時中止して症状の再現性を確認
まず2〜4週間の休薬を行い、筋肉痛が改善するかを確認します。改善しない場合は他の原因(甲状腺疾患、炎症性筋疾患など)の検索に移ります。
ステップ2:同一薬剤での再開と再現性チェック
症状が消失した場合、同じ薬剤で再開して症状が再現するかを確認します。再現しなければ、そもそも薬剤性でなかった可能性が高いと判断できます。
ステップ3:種類変更(スタチンのスイッチング)
症状が再現した場合は、別の種類のスタチンへの変更を検討します。プラバスタチン・ピタバスタチン・フルバスタチンなどは、薬物相互作用が少なく、代謝経路の特性から筋症状リスクが比較的低いとされています。
ステップ4:低用量化・投与頻度の調整
毎日投与から隔日・週2回投与へと頻度を落とすことで、筋症状を回避しながらLDL低下効果を維持できる場合があります。
ステップ5:他剤との併用療法
スタチンだけでLDL管理が難しい場合、エゼチミブ(コレステロール吸収阻害薬)の追加が有効です。スタチン+エゼチミブの併用では、単剤より15〜20%の追加LDL低下が期待できます。スタチン不耐の患者ではエゼチミブ単独療法も選択肢になります。
患者説明においては、「筋肉痛があるから薬をやめるのが正解」という誤解を解くことが重要です。薬の有益性(心筋梗塞・脳卒中の予防)と症状の因果関係を丁寧に説明したうえで、患者と一緒に方針を決める姿勢が求められます。スタチン不耐症の診療指針も参考にしながら、個別化された判断が大切です。
スタチン不耐に関する診療指針については、日本動脈硬化学会が公開している以下の文書が詳細にまとめられています。
スタチン不耐に関する診療指針2018(日本動脈硬化学会)
https://www.j-athero.org/jp/wp-content/uploads/publications/pdf/statin_intolerance_2018.pdf
