エバスチンの効果と時間:医療従事者が知るべき臨床的根拠
エバスチンは「飲めばすぐ効く」と思われがちですが、実は活性体が血中に安定するまで約5時間かかります。
エバスチンの効果発現時間と活性代謝物カレバスチンの役割

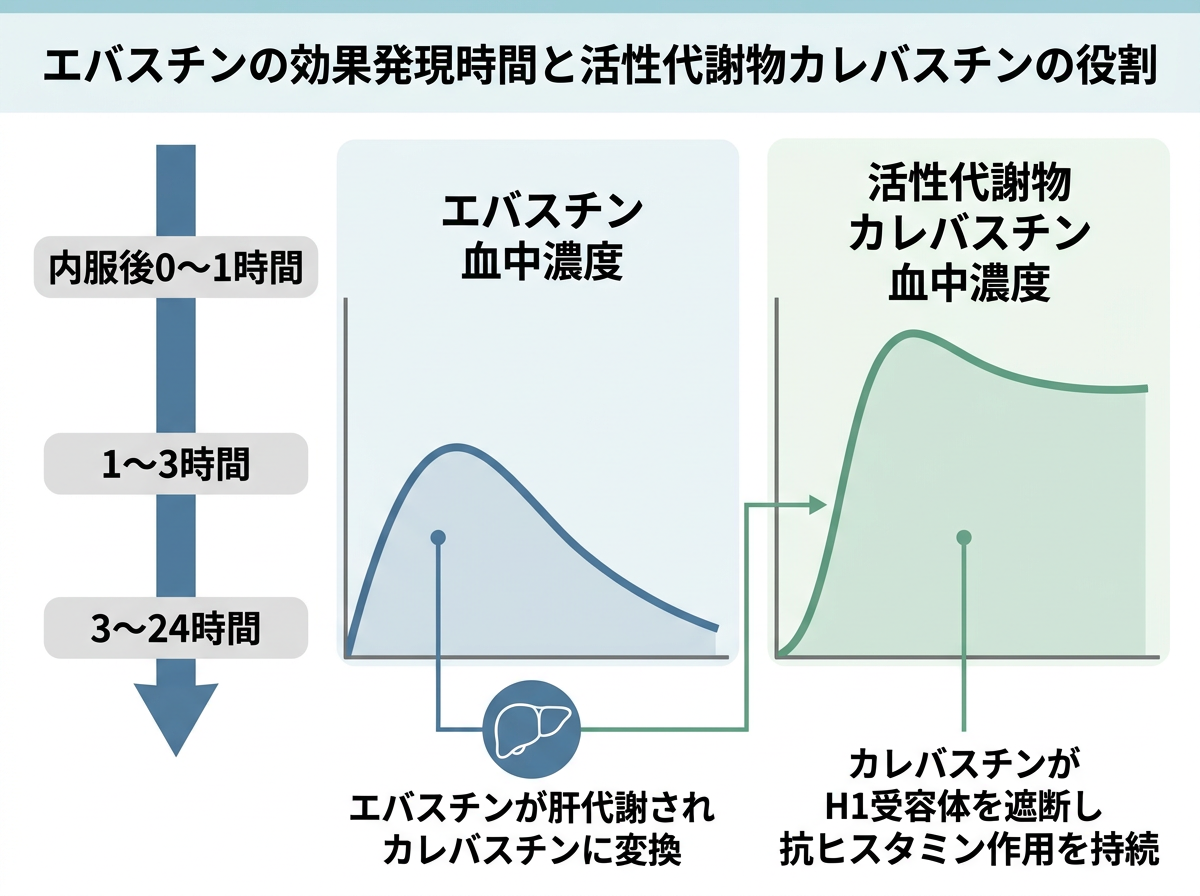
エバスチンは経口投与後、消化管から吸収される過程で強い初回通過効果を受けます。未変化体のエバスチン自体は血中にほぼ検出されず、主に小腸のCYP2J2と肝臓のCYP3A4によって活性代謝物であるカレバスチンに変換されてから効果を発揮します。つまり「エバスチンを飲む=カレバスチンを産生する」という2ステップ構造が本薬の特徴です。
医薬品インタビューフォーム(住友ファーマ、2025年1月改訂)の薬物動態データによると、カレバスチンの最高血中濃度到達時間(Tmax)は約5時間と報告されています。服用後30分や1時間で症状が劇的に改善するイメージを持つ患者は少なくありませんが、実際には血中濃度の立ち上がりにそれだけの時間を要します。これは即効性薬の感覚で服用指導を行うと、患者側の「効かない」という誤解につながります。
効果発現には時間差があることが原則です。
では、「効果がゼロ」かというとそうではありません。服用後1時間ほどでカレバスチンが血中に出現し始め、徐々に濃度が上昇します。ヒスタミン誘発皮膚反応試験では投与後4時間前後から有意な抑制効果が確認されており、Tmaxに至る前にも一定の臨床効果は期待できます。患者への服用指導では「飲んですぐではないが、数時間以内に効果が出始め、夜中まで持続する」という説明が実態に即した伝え方と言えます。
以下は、エバスチン(エバステル)の薬物動態の主要パラメータを整理した表です。
| パラメータ | 数値(目安) |
|---|---|
| 活性代謝物 | カレバスチン |
| Tmax(カレバスチン) | 約5時間 |
| 半減期(t1/2) | 約18時間 |
| 臨床的効果持続時間 | 服用後4〜24時間 |
| 1日投与回数 | 1回(5〜10mg) |
半減期が約18時間というのは、東京ドームのグラウンドを半分に区切るくらいの「余裕」に例えると理解しやすいかもしれません。つまり1日1回服用で次の服薬タイミングまで十分な血中濃度が維持される計算になります。これが1日1回投与で24時間効果を発揮できる科学的根拠です。
参考リンク(エバステル薬物動態・インタビューフォームのPMDAページ)。
独立行政法人 医薬品医療機器総合機構(PMDA)医療用医薬品情報検索
エバスチンの効果が24時間持続する仕組みと1日1回投与の正当性
1日1回で十分な効果が得られる理由は、先述のカレバスチンの半減期だけでなく、ヒスタミンH1受容体への高い選択的結合性と結合の持続性にもあります。カレバスチンは受容体への親和性が高く、いったん結合するとなかなか解離しない特性を持ちます。そのため、血中濃度がやや下降し始めても、実際の受容体占有率は高いまま維持されやすいのです。
つまり「血中濃度が下がる=効果がなくなる」ではない点を理解することが、適正な服薬指導につながります。
健康成人を対象としたヒスタミン誘発皮膚反応試験では、エバスチン10mgの単回投与後に膨疹・紅斑の抑制効果が投与後24時間においてもプラセボに比べて有意に持続することが確認されています(インタビューフォーム記載データ)。この「24時間抑制」の実証こそが、1日1回処方の根拠です。
24時間持続が原則です。
医療現場で多い質問の一つが「朝と夜、どちらに飲むべきか」というものです。添付文書上の指定は「1日1回」のみで、朝夕の縛りはありません。ただし、花粉症患者のように朝方に鼻症状が強い傾向(モーニングアタック)がある場合は、前日就寝前の服用で翌朝の血中濃度を確保するという考え方も合理的です。一方、じんましんや皮膚炎患者では夜間のかゆみが問題になるケースが多いため、夕食後や就寝前服用が患者のQOL改善に直結することがあります。服薬タイミングは患者の症状パターンと生活スタイルに応じた個別の検討が大切です。
また「飲み忘れ」への対応も重要な服薬指導の一部です。次回服薬まで十分な時間が残っていれば忘れた時点で1回分を服用し、次の服薬は通常スケジュールに戻します。次の服薬が迫っている場合はその回はスキップします。2回分を一度に服用することは絶対に避けるよう指導してください。
参考リンク(服用タイミングと効果についての医師解説)。
【医師解説】エバスチンの効果・副作用|眠気は?アレグラ等との違い(0th clinic)
エバスチンの効果に影響する相互作用と服用時間帯の注意点
「エバスチンは食事の影響を受けない」という情報が広く流通していますが、これは一部不正確な伝わり方をしている可能性があります。確かに一般的には食前・食後どちらでも服用可能とされていますが、インタビューフォームには健康成人を対象とした試験において「空腹時と食後投与でカレバスチンの薬物動態に差があった」とのデータも記載されています。食後投与では空腹時投与と比べて吸収が一部変化するという報告があり、「まったく影響ゼロ」とは言い切れない側面もあります。
これは重要な点です。
より臨床的に大きなインパクトを持つのは薬物相互作用の問題です。エバスチンはCYP3A4とCYP2J2を介して代謝されるため、これらの酵素を阻害する薬との併用でカレバスチン血中濃度が著明に上昇します。代表的な組み合わせは以下の通りです。
- 🔴 エリスロマイシン(マクロライド系抗生物質):カレバスチン血中濃度が約2倍に上昇するとの報告あり。アレルギーと感染症が同時に起きた際に処方の重複が生じやすいため、特に注意が必要です。
- 🔴 イトラコナゾール(抗真菌薬):CYP3A4の強力な阻害薬であり、エバスチンの血中濃度を有意に上昇させます。
- 🟡 リファンピシン(抗結核薬):こちらはCYP誘導作用によりエバスチンの血中濃度を低下させる方向に働き、効果が減弱するリスクがあります。
エリスロマイシンとの併用で血中濃度が約2倍になるというのは、身長170cmの人が急に340cmになるようなインパクトです。予期せぬ副作用リスクが跳ね上がる可能性があります。
現在、エバスチンの添付文書では「QT延長に関する注意」は明示的な禁忌に記載されていませんが、血中濃度の急上昇が心電図への影響をもたらす可能性は否定できません。複数科を受診している患者の場合、他院での処方内容の確認を怠ると見落としが発生しやすい領域です。処方前に必ず服用中の薬の確認を行うことが安全管理の基本です。
参考リンク(相互作用・飲み合わせ情報の詳細)。
今日の臨床サポート:エバスチン錠 薬剤情報詳細
エバスチンの効果が出るまでの期間と花粉症初期療法への応用
エバスチンを「今すぐ症状を抑えるための急性期対応薬」として使うか、「シーズン前から予防的に使う慢性管理薬」として使うかで、服薬開始のタイミングが大きく異なります。この区別が臨床的に非常に重要です。
じんましんや突発的なアレルギー反応への対症療法的使用では、前述の通り服用後数時間で効果が立ち上がり始めます。一方でスギ花粉症などの季節性アレルギー鼻炎には、初期療法(花粉飛散開始の1〜2週間前からの服用開始)が推奨されており、エバスチンはこの用途にも適合します。
花粉症の初期療法とは、スギ花粉が本格的に飛散し始める前に薬を開始し、受容体を事前にブロックしておくことでシーズン中の症状ピークを抑える戦略です。これは「すでに炎症が始まってから消火する」より「燃える前に耐火コートを施す」イメージに近いです。
事前服用が条件です。
実際、花粉飛散前2週間からの服用開始により、花粉飛散ピーク時の症状スコアが有意に改善したという国内臨床データも存在します。医療従事者として患者に「症状が出てから来院」ではなく「症状が出る前に来院する習慣」を促すことが、患者QOLの向上につながります。
通年性アレルギー鼻炎(ハウスダストなど)の場合は継続処方が基本となるため、薬の効果が「安定して感じられるようになる」まで2〜4週間程度の時間軸を患者に提示しておくことが、服薬中断の防止に役立ちます。短期間で効果を実感できないからといって自己中断してしまうケースは少なくありません。毎回の外来で「症状の変化を数値で確認する」習慣を作ることが、継続率向上の鍵です。
| 使用目的 | 開始タイミング | 効果が実感できるまでの目安 |
|---|---|---|
| 花粉症(初期療法) | 飛散開始の1〜2週間前 | 飛散開始後から効果実感 |
| 花粉症(発症後) | 症状出現後すみやかに | 数日〜1週間程度 |
| 慢性じんましん | 症状確認後すみやかに | 数日〜2週間程度 |
| 通年性アレルギー鼻炎 | 随時 | 2〜4週間程度 |
エバスチンの効果が低下・変化しやすい患者群と医療従事者が見落としがちな確認点
エバスチンの効果持続時間は健康成人を基準としたデータです。しかし実臨床では、代謝能が変化している患者群への対応が求められます。この視点は検索上位の記事では十分に掘り下げられておらず、医療従事者にとって特に有用な情報と言えます。
まず高齢者への投与です。高齢者では肝臓のCYP酵素活性が低下していることが多く、カレバスチンへの代謝速度が遅くなる可能性があります。それに加えて、腎機能の低下も複合的に影響することがあります。添付文書では「高齢者には1日1回5mgから投与を開始すること」と記載されており、体内での薬の挙動が若年者とは異なることへの配慮です。高い血中濃度が長時間維持されることで眠気や転倒リスクが上昇するケースも否定できません。
高齢者への少量開始が原則です。
次に肝機能障害患者です。エバスチンはほぼ全量が肝代謝(主にCYP2J2・CYP3A4)を受けるため、肝機能が著しく低下している患者では薬物動態が大きく変動します。肝障害患者では消失半減期の延長、Cmaxの上昇、AUCの増大が認められたという報告(外国人データ)があります。慎重投与対象の筆頭に肝機能障害患者が挙げられているのはこのためです。処方前には肝機能検査値(AST・ALT・γ-GTPなど)の確認を習慣化することが重要です。
妊婦・授乳婦も注意が必要な患者群です。ラット実験でエバスチンの乳汁移行が確認されているため、授乳中の使用は原則として慎重な判断が求められます。妊娠中は「有益性が危険性を上回ると判断される場合のみ」の使用条件が付されています。この点を処方時に明確に患者へ伝え、同意を得ることが医療従事者の責務です。
以下に、特に注意が必要な患者群をまとめます。
- 🧓 高齢者:CYP活性低下→血中濃度高値が持続しやすい。5mgから開始推奨。
- 🏥 肝機能障害患者:消失半減期が延長、Cmax上昇。定期的な肝機能モニタリングが必要。
- 🤰 妊婦・授乳婦:乳汁移行確認あり。有益性と危険性の比較検討が必須。
- 👶 小児:安全性が確立されておらず、添付文書上も慎重な扱いが求められる。
- 💊 多剤服用患者:CYP阻害薬との併用で血中濃度が急上昇するリスクあり。
「第2世代抗ヒスタミン薬だから安全」というステレオタイプな認識は、上記の患者群では通用しません。処方のたびに患者背景を確認する姿勢が、適正使用の基盤になります。
参考リンク(添付文書・使用上の注意の詳細)。
エバスチン添付文書(JAPIC):使用上の注意・薬物動態詳細
