鎮静薬一覧と注射の種類・特徴・使い分けを詳しく解説
ミダゾラムは半減期が2時間なのに拮抗薬フルマゼニルの半減期は約50分しかなく、拮抗後に再鎮静が起きる危険があります。
鎮静薬注射の主な種類一覧と基本的な分類

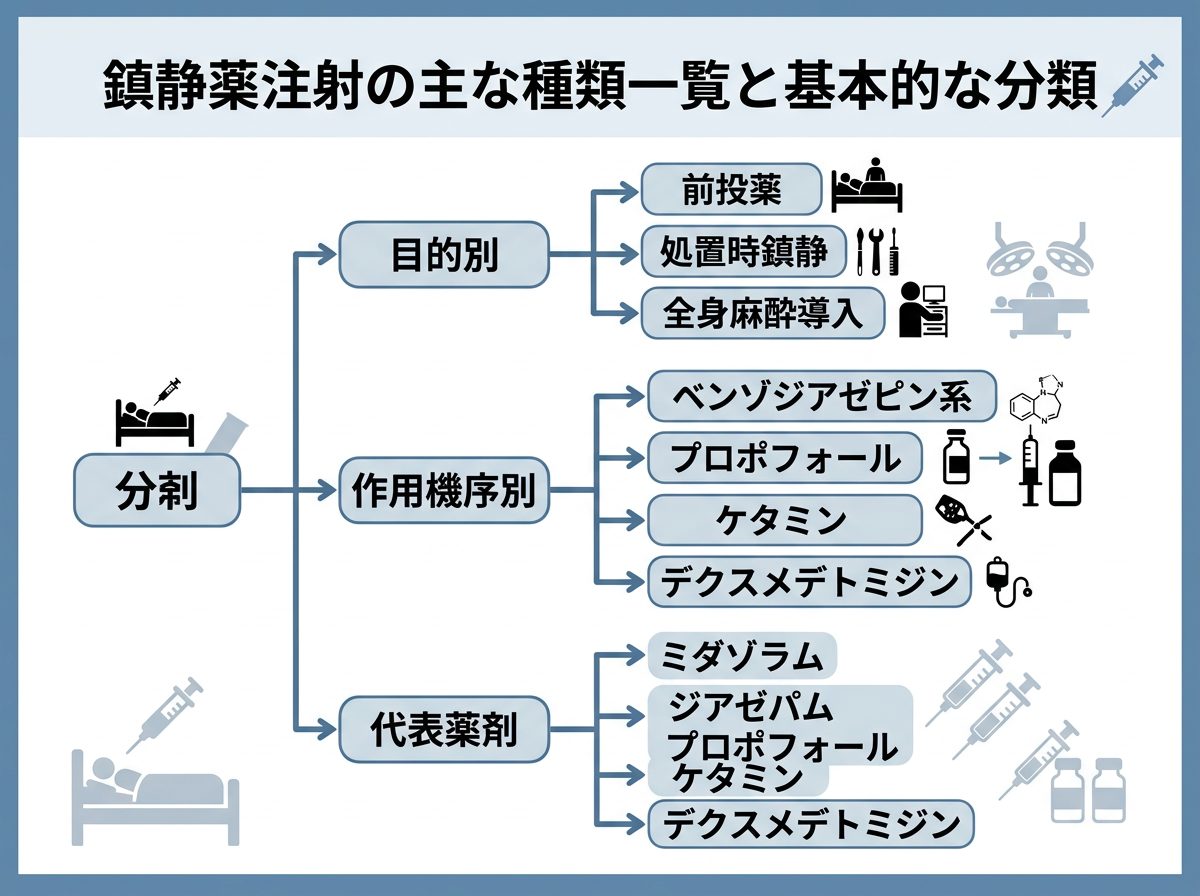
鎮静薬の注射製剤は、その作用機序によっていくつかのグループに分類されます。臨床でよく使われるのはベンゾジアゼピン系・フェノール誘導体・α2アドレナリン受容体作動薬の3系統です。
それぞれの系統で代表薬と主な使用場面を整理すると、以下のようになります。
| 分類 | 一般名 | 主な商品名 | 主な使用場面 |
|---|---|---|---|
| ベンゾジアゼピン系 | ミダゾラム | ドルミカム® | ICU鎮静・内視鏡・緩和ケア |
| ベンゾジアゼピン系(超短時間型) | レミマゾラム | アネレム® | 全身麻酔・消化器内視鏡 |
| フェノール誘導体 | プロポフォール | ディプリバン® | 全身麻酔・ICU鎮静 |
| α2受容体作動薬 | デクスメデトミジン | プレセデックス® | ICU鎮静・処置時鎮静 |
| バルビツール酸系 | チオペンタール | ラボナール® | 全身麻酔導入 |
ICU鎮静では国内調査(日本集中治療医学会、2012年)において、プロポフォールが53%と最多使用で、続いてミダゾラムが23%、デクスメデトミジンが19%という使用頻度が確認されています。半数以上の施設でプロポフォールが第1選択となっているわけです。
これは使い分けが重要ということです。同じ「鎮静」でも、場面・患者背景・目標鎮静深度によって最適な薬剤が異なります。まず各薬剤の基本プロフィールを把握することが、安全な鎮静管理の出発点になります。
鎮静薬注射のミダゾラム(ドルミカム)の特徴と注意点
ミダゾラムはベンゾジアゼピン系の代表薬で、GABA-A受容体を介して中枢神経抑制を引き起こします。静注後2〜5分で効果が現れ、初回投与量は0.01〜0.06mg/kgを1分以上かけて静注するのが基本です。維持投与では0.02〜0.18mg/kg/時の範囲で調整します(日本集中治療医学会ガイドライン)。
作用時間が短いという印象を持ちやすい薬剤ですが、48〜72時間以上の持続投与では組織への蓄積が起き、投与中止後も鎮静効果が続く「遷延」が問題になります。特に腎不全患者では活性代謝物(1-ヒドロキシミダゾラム)の排泄が遅れるため、通常投与量の50%に減量することが推奨されています。肝硬変患者でも消失半減期が延長するため50%減量が必要です。
長期投与には別のリスクもあります。投与量を急激に減らしたり中止したりすると、痙攣発作・せん妄・振戦・不眠・不安・幻覚などの離脱症状が現れることがあるため、段階的な減量が原則です。
🔎 参考リンク(ミダゾラムの投与量・副作用・禁忌についての添付文書)
拮抗薬としてフルマゼニルが存在しますが、注意点があります。ミダゾラムの半減期(1.82〜2.68時間)に対し、フルマゼニルの半減期は約50分と短く、拮抗後に再鎮静が起きる危険性があります。つまりフルマゼニルで一時覚醒させても、その後また深鎮静状態に戻る可能性があります。拮抗薬投与後も最低1時間は患者の状態を観察することが必要です。
PADガイドラインでは、ICUにおいてベンゾジアゼピン系(ミダゾラム)よりも非ベンゾジアゼピン系(プロポフォール・デクスメデトミジン)のほうがせん妄リスクを低減できるとして、後者の使用を推奨しています。ミダゾラムが必ずしも「安全な第1選択」ではないということですね。
緩和ケアの場面では今もミダゾラムが第1選択薬として使用されており、調節型鎮静(苦痛の強さに応じて少量から調節投与する方法)に用いられます。
鎮静薬注射のプロポフォール(ディプリバン)の特徴と副作用
プロポフォールはフェノール誘導体で、静注後1〜2分という非常に速い作用発現が特徴です。ICU鎮静の維持投与量は0.3〜3mg/kg/時で、鎮静レベルの調節性に優れています。持続静注を止めてから覚醒するまでの時間が短いことも大きな利点です。
一方で副作用の種類が複数あり、正しく把握しておく必要があります。
- ⚠️ 呼吸抑制・無呼吸:急速投与・過量投与で生じやすい。循環器・呼吸器系の抑制が起こる可能性がある(厚生労働省資料)。
- ⚠️ 低血圧:血圧低下リスクが高い患者への静脈内投与は慎重に行う。
- ⚠️ 注射時疼痛:末梢静脈から投与した場合に注射部位の痛みが生じやすい。
- ⚠️ 高トリグリセリド血症:脂肪乳剤製剤のため長期投与で脂質異常が生じることがある。
- ⚠️ プロポフォール注入症候群(PRIS):高用量・長時間投与で代謝性アシドーシス・横紋筋融解・腎不全・心不全などが生じる稀だが重篤な合併症。
プロポフォールは脂肪製剤であるため、12時間ごとに投与ラインの交換が必要です。これを見落とすと感染リスクが高まります。実務上は忘れやすい確認ポイントです。
高齢者への投与では特段の注意が必要です。通常、全身麻酔導入量として成人では2.0〜2.5mg/kgが用いられますが、高齢者ではより少量で就眠が得られる場合があると添付文書でも明記されています。深鎮静にすると浅鎮静の場合と比べて覚醒が著明に遅延することも確認されています。
プロポフォールには拮抗薬がありません。効果が出すぎた場合には、投与を止めて呼吸・循環管理を行うしかないため、投与中のモニタリングが必須です。
🔎 参考リンク(プロポフォールの使用上注意・高齢者への対応について)
プロポフォール製剤の使用上の注意の改訂について(厚生労働省)
鎮静薬注射のデクスメデトミジン(プレセデックス)の特徴と使いどころ
デクスメデトミジンはα2アドレナリン受容体作動薬で、他の鎮静薬とは作用機序が根本的に異なります。中枢神経の青斑核に作用し、自然な睡眠に近い状態を引き起こすのが特徴です。最大の利点は、呼吸抑制がほとんどない点にあります。
日本集中治療医学会のJ-PADガイドラインでも「呼吸抑制がほとんどないという他の鎮静薬にはない利点」として明記されており、特に挿管していない患者や呼吸状態が不安定な患者への使用に適しています。また、刺激を与えると容易に覚醒して意思疎通が可能なため、鎮静深度の確認がしやすいのも臨床では助かります。
使い方の基本は、初期負荷投与として6μg/kg/時の速度で10分間静脈内に持続注入し、その後0.2〜0.7μg/kg/時の維持量で継続します。ただし、初期負荷投与で血圧上昇や低血圧・徐脈が起きるリスクがあるため、循環動態が不安定な患者では初期負荷なしで維持量から開始することが推奨されています。これが原則です。
せん妄の予防・軽減効果も注目されています。ICU入室患者でミダゾラムやプロポフォールと比較すると、デクスメデトミジンはせん妄発生率が低く、人工呼吸管理期間・ICU入室期間が短縮されるという知見があります(Barr J et al., Crit Care Med 2013)。
副作用として徐脈と低血圧に注意が必要です。特に高用量での使用時や循環血液量が少ない患者では影響が出やすい。肝機能障害が進むと消失半減期が延長するため、重度の肝機能障害患者には投与速度を慎重に調節することが求められます。
🔎 参考リンク(デクスメデトミジンの活用法・使い分けの実際)
注射鎮静薬の新薬レミマゾラム(アネレム)と安全な使い方のポイント
レミマゾラム(商品名:アネレム®)は2020年に承認された超短時間作用型のベンゾジアゼピン系薬剤です。消化器内視鏡診療時の鎮静に適応を持つ、日本初のベンゾジアゼピン系新薬として注目されています。
従来薬との大きな違いは、組織エステラーゼによって代謝されるため肝・腎機能に依存しにくい点です。作用消失が速く、鎮静深度の調節性に優れています。また、フルマゼニルによる拮抗が可能でプロポフォールのような注射時疼痛も少ない点もメリットです。
ただし注意すべき点もあります。フルマゼニルで一時的に拮抗しても、30分以上経過してから再鎮静が起きる可能性があります。フルマゼニルを使用した後は「覚醒したから終了」とはならず、一定時間の経過観察が必要です。再鎮静に注意すれば大丈夫です。
内視鏡での基本的な使い方は以下の通りです。
- 💉 導入:1mg/kg/時の速度で持続注入を開始
- 💉 維持:鎮静深度に応じて投与速度を適宜調節
- 💉 追加:鎮静不十分な場合は1回30mgを緩徐静注で追加投与可
- 💉 拮抗:フルマゼニル使用後は最低1時間の観察を徹底
医療安全の観点では、注射鎮静薬全般に共通するリスクとして「指示の伝達ミス」が挙げられます。日本医療機能評価機構の調査(2015〜2019年)では、鎮静注射薬の投与タイミング・投与量の誤りが3件報告されており、いずれも「医師が立ち会って投与量を決める」という指示が適切に伝わっていないことが原因でした。全量を誤投与したことで患者の自発呼吸が停止した事例も含まれています。
鎮静注射薬は必ず医師の立ち会いのもとで投与し、投与後もモニタリングを継続することが安全管理の基本です。投与量の個人差は非常に大きく、高齢者・衰弱患者・心不全患者・麻酔薬などを併用している患者では減量が必要です。年齢・感受性・全身状態・目標鎮静レベル・併用薬を必ず考慮することが条件です。
🔎 参考リンク(鎮静注射薬の誤投与事例と医療安全情報)
鎮静のための注射薬、「医師立ち会い」下で投与し、投与後の観察を確実に(GemMed)
🔎 参考リンク(日本集中治療医学会 鎮静薬一覧表・投与量ガイドライン)
表8 鎮静薬一覧(日本集中治療医学会 J-PADガイドライン)
