汗止め薬の処方で知るべき種類・副作用・保険適用の全知識
抗コリン薬を処方した患者が緑内障を悪化させ、失明リスクを抱えてしまうケースがあります。
汗止め薬の処方前に確認する多汗症の基礎知識

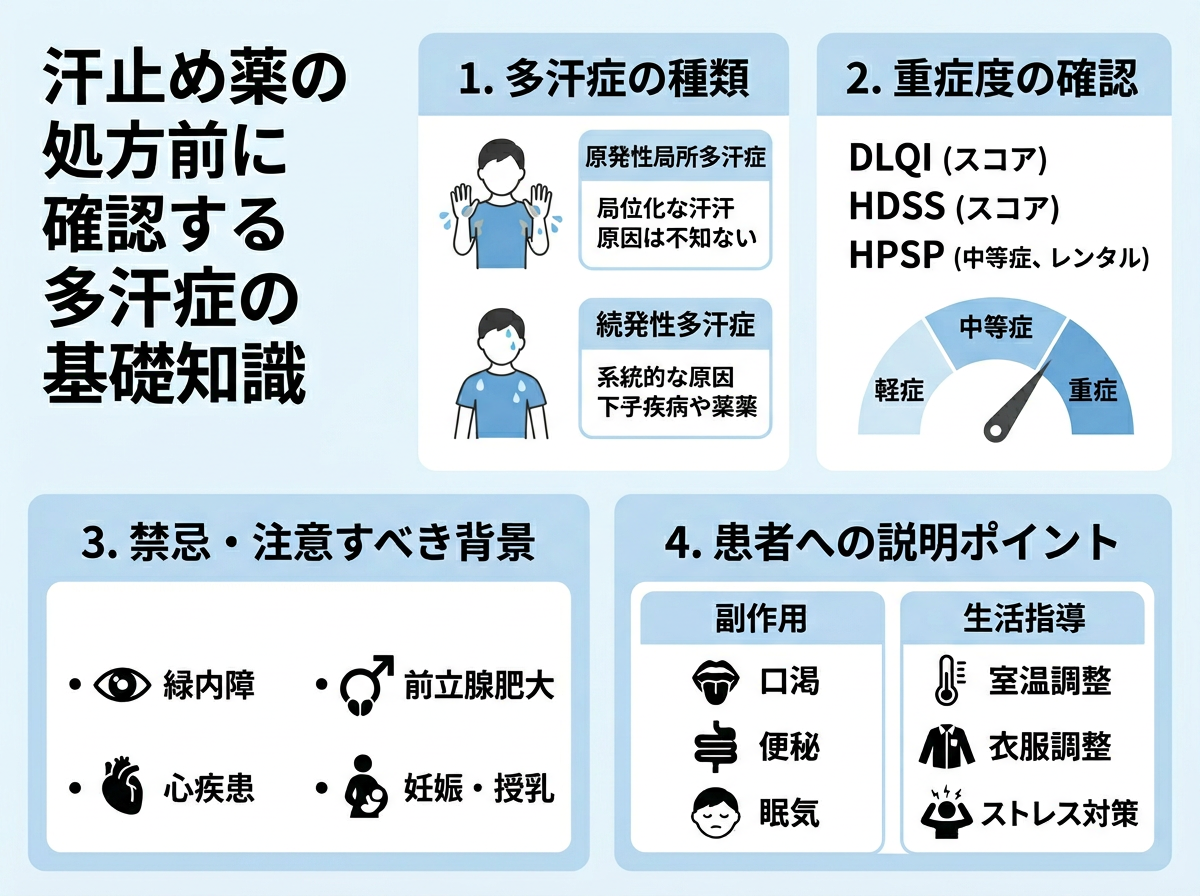
多汗症とは、体温調節に必要な範囲を大きく超えて発汗が生じる疾患で、日本人の約5〜10%が何らかの多汗症を抱えているとされています。エクリン汗腺からの分泌が主体であり、アポクリン汗腺が原因のわきが(腋臭症)とは病態が根本的に異なります。この区別を問診段階で明確にしておくことが、処方の方向性を決める第一歩です。
多汗症は「原発性(特発性)」と「続発性」に大別されます。原発性は特定の基礎疾患が同定されないもので、手掌・腋窩・足底・頭部顔面など局所に好発します。一方、続発性は甲状腺機能亢進症・感染症・悪性腫瘍・中枢神経疾患・薬剤性など他疾患が背景にあるため、原因疾患の治療が優先されます。つまり、最初の鑑別が治療方針を左右します。
重症度の評価には HDSS(Hyperhidrosis Disease Severity Scale)が広く使われています。スコア1〜2は日常生活への支障が少ない軽症、スコア3〜4は「時々」または「常に」支障がある中等症〜重症です。保険診療での治療適応はスコア3以上が目安となっており、問診票として活用すると患者への説明も円滑になります。
また、多汗症は「就寝中には発汗が止まる」という特徴を持ちます。これは体温調節性の汗ではなく、精神的緊張が引き金となる交感神経依存性の発汗であることを示しており、問診でこの点を確認することで診断精度が上がります。見落としがちなポイントですね。
日本皮膚科学会「皮膚科Q&A:多汗症の内服薬について」(診断・処方の根拠となる基礎情報)
汗止め薬の処方で中心となる抗コリン薬の種類と選び方
抗コリン薬は多汗症薬物療法の第一選択であり、エクリン汗腺への交感神経伝達物質(アセチルコリン)の結合を阻害することで発汗を抑制します。現在、臨床で処方頻度の高い薬剤は下記の4つです。
| 薬剤名 | 剤形 | 対象部位 | 保険適用 | 承認年 |
|---|---|---|---|---|
| プロバンサイン(プロパンテリン臭化物) | 内服 | 全身(手掌・腋窩・頭顔面等) | ✅ あり | 1953年〜 |
| ウパトラ(グリコピロニウム) | 内服 | 原発性腋窩多汗症 | ✅ あり(腋窩のみ) | 2023年 |
| エクロックゲル5%(ソフピロニウム臭化物) | 外用 | 原発性腋窩多汗症 | ✅ あり | 2020年 |
| ラピフォートワイプ2.5%(グリコピロニウム) | 外用 | 原発性腋窩多汗症 | ✅ あり | 2022年 |
プロバンサインは1953年から日本の医療現場で使用されており、70年以上の使用実績があります。内服後30分〜1時間で効果が発現し、4〜6時間持続するため、「重要な場面の1〜2時間前に頓服する」という使い方も可能です。有効率は約70〜80%とされています。空腹時服用で吸収が高まる一方、副作用も強く出やすいため、患者の生活リズムに応じた服用タイミングの指導が重要です。
ウパトラ(グリコピロニウム内服)は2023年に原発性腋窩多汗症への適応が承認された比較的新しい選択肢で、1日1回2mgから開始し、効果不十分の場合は4mgまで増量できます。プロバンサインより副作用が少ない傾向が報告されており、特に若年・活動量の多い患者層では有用な選択肢です。
エクロックゲルとラピフォートワイプはいずれも腋窩限定の外用薬です。エクロックゲルは日本で初めて保険適用された腋窩多汗症外用剤(2020年9月承認)で、1本(20g)の薬価は約9,748円、3割負担で約2,924円です。ラピフォートワイプは2022年1月承認のワイプ(拭き取り)タイプで、外出先での使用もしやすく、1包(1回分)の薬価は約260円です。腋窩のみの症状であれば外用薬から開始し、効果不十分なら内服を加える段階的アプローチが現実的です。
形成クリニックグループ「エクロックゲル保険適用・処方に関する解説」(外用抗コリン薬の処方基準として参照)
汗止め薬の処方で絶対に外せない禁忌と慎重投与の条件
抗コリン薬の処方で最も注意すべきは禁忌の見落としです。これを怠ると患者に重大な健康被害が生じ、医療者側の法的リスクにも直結します。禁忌は確認が必須です。
内服・外用を問わず抗コリン薬全般の禁忌は以下のとおりです。
- 閉塞隅角緑内障:眼圧が急上昇し、失明リスクを伴う緑内障の急性発作を誘発する可能性があります。2019年6月の添付文書改訂により「閉塞隅角緑内障は禁忌」と明示されました。開放隅角緑内障は慎重投与扱いですが、眼科医との連携が望まれます。
- 前立腺肥大による排尿障害:膀胱収縮をさらに抑制し、尿閉を招く可能性があります。
- 麻痺性イレウス:腸管蠕動をさらに低下させ、症状を悪化させます。
- 重篤な心疾患(不整脈等):心拍数増加により心負荷が高まります。
慎重投与とすべき患者層も見落とせません。高齢者では同じ用量でも副作用が強く出やすいため、少量から開始することが原則です。認知症患者では抗コリン作用が認知機能をさらに低下させるリスクがあります。三環系抗うつ薬(イミプラミン等)やフェノチアジン系薬剤との併用は抗コリン作用の相加・相乗により副作用が増強します。現在の服薬リストは必ず確認してください。
副作用の頻度については、臨床データに基づいた患者への事前説明が重要です。口渇は80〜90%、便秘は30〜40%、排尿困難は20〜30%の患者に出現します。排尿困難はセルフケアで対処しにくい副作用のため、症状が出たら「すぐに受診する」という明確な指示が必要です。痛いところですが、これを怠ると患者が自己判断で服用を続け、症状が悪化するケースがあります。
また、夏季や高温環境での処方には特段の注意が必要です。発汗抑制により体温調節が障害され、熱中症リスクが顕著に高まります。特に屋外作業者・スポーツ選手・高齢者への処方時には、熱中症予防行動の指導とセットで処方することが臨床上の要点です。
日本眼科医会「抗コリン薬と緑内障に関する情報カード(2019年添付文書改訂対応)」(禁忌・慎重投与の根拠として参照)
汗止め薬の処方に漢方薬・その他薬剤を加える視点
多汗症の治療は抗コリン薬だけで完結するとは限りません。副作用への懸念が強い患者、体質的なアプローチを希望する患者、あるいは抗コリン薬の禁忌に該当する患者に対しては、漢方薬や他薬剤との組み合わせを検討する必要があります。
漢方薬は多汗症そのものへの保険適用を持つものは少ないものの、体質改善を主軸とした長期治療として処方されるケースがあります。代表的な処方は以下のとおりです。
| 漢方薬名 | 主な適応タイプ | 特徴 |
|---|---|---|
| 防己黄耆湯(ぼういおうぎとう) | 水太り・むくみ・腋窩・足汗 | 体内の水分バランスを整え、余分な汗を軽減。疲れやすい体質にも◎ |
| 白虎加人参湯(びゃっこかにんじんとう) | 顔汗・上半身多汗・ほてり | 体の熱を冷まし、ほてりに伴う発汗を抑制 |
| 補中益気湯(ほちゅうえっきとう) | 胃腸虚弱・体力低下・全身多汗 | 自律神経の調節と消化機能改善をサポート |
| 柴胡加竜骨牡蛎湯(さいこかりゅうこつぼれいとう) | ストレス性・精神性発汗 | 自律神経を整え、緊張による汗に有効 |
漢方薬の効果発現は緩やかで、継続服用2〜4週間以降に実感されることが多く、体質改善を目的とする場合は3〜6ヶ月のスパンで評価します。ただし甘草含有製剤には偽アルドステロン症(低カリウム血症・浮腫・高血圧)のリスクがあるため、長期処方時は電解質モニタリングが望まれます。
精神性発汗が主体の患者には、抗不安薬(ロラゼパム・エチゾラムなど)が補助的に使用されることがあります。ただし、これらは多汗症への直接的な保険適用がなく自費診療となる可能性があり、依存性リスクも念頭に置いた慎重な処方が求められます。β遮断薬(プロプラノロール)は緊張性発汗に対して心拍安定化を介した効果が期待される一方、喘息患者には禁忌となる点に注意が必要です。
漢方薬は「副作用が少ない」という印象を持つ患者が多いのは事実です。しかし、抗コリン成分を含む漢方も存在するため、他の抗コリン薬との重複処方は避けなければなりません。処方前の成分確認が基本です。
汗止め薬の処方における塩化アルミニウム溶液の実践的な活用法
塩化アルミニウム溶液は、医師が院内調製または外部調製薬局に依頼して提供する外用薬であり、多汗症治療の歴史上もっとも古くから使われてきた選択肢の一つです。汗腺の開口部を物理的に塞ぐ(閉塞)ことで発汗を抑制するメカニズムで、軽症から重症まで対応できる汎用性があります。
塩化アルミニウムは薬事法上「化学成分」として扱われ、処方箋なしで使用できる側面もありますが、保険診療の対象外であるため患者の費用負担が生じる点を事前に説明する必要があります。これは意外と重要な点ですね。市販の制汗剤にも塩化アルミニウム(クロルヒドロキシアルミニウムとして)が配合されているものがありますが、医療用と比べて濃度が低く、中等症以上には不十分なことが多いです。
医療機関で処方する塩化アルミニウム溶液の濃度は通常15〜20%で、就寝前に患部へ塗布し翌朝洗い流すプロトコルが標準的です。手掌・足底への使用頻度が高く、週1〜3回の使用で発汗量が有意に減少することが多くの症例で確認されています。副作用として接触性皮膚炎・皮膚刺激感が生じることがあり、濃度調整や短時間塗布への変更で対処します。
アポハイドローション(オキシブチニン20%)は手掌多汗症に対して2021年に日本で承認された外用抗コリン薬で、保険適用外ではあるものの、手汗への効果が高いため臨床現場での需要は高まっています。塩化アルミニウム溶液で効果不十分な手掌・足底症例の次のステップとして検討できます。
処方の場面別選択の目安として「塩化アルミニウム → 外用抗コリン薬(腋窩のみ) → 内服抗コリン薬 → ボトックス注射 → 手術(ETS)」というステップアップの流れは、国内外のガイドラインでも概ね共通しています。このステップを患者と共有しておくと、治療継続のモチベーション維持に役立ちます。
巣鴨千石皮ふ科「エクロックゲル・塩化アルミニウムを含む腋窩多汗症治療の解説」(外用薬の使い分けの参考)
医療従事者が処方時に患者に伝えるべき生活上の注意と管理のポイント
処方の質は、薬を渡した後の患者管理によって大きく左右されます。多汗症治療の処方に伴う患者指導として、特に重要な点をまとめます。
まず、夏季の熱中症リスクについて具体的なイメージで伝えることが大切です。抗コリン薬服用中は「汗による体温調節機能が部分的に低下している状態」と説明すると理解が深まります。「気温35℃以上の屋外では必ず帽子と水分補給を」という具体的な行動指示をセットで伝えることが原則です。
次に、自動車運転に関する注意です。プロバンサインの添付文書には「眠気・目のかすみ・視力低下が生じることがあるため、自動車の運転・危険な機械操作を避ける」という記載があります。業務上の運転が必要な患者(ドライバー・建設機械の操作者など)には、服用タイミングの調整または代替薬の検討が必要になります。これは見落とすと患者の業務リスクにつながる問題です。
副作用の出方には個人差があります。口渇が強い場合はシュガーレスガムや人工唾液製剤の使用を勧めること、便秘には食物繊維・水分摂取の増加と必要に応じた緩下剤の併用を検討すること、排尿困難が出た場合はすぐに受診するよう明示することが、フォローアップ外来での手間を大幅に減らします。
服用効果の評価タイミングも患者と共有しておく必要があります。抗コリン内服薬は初回服用後1〜2時間で効果を実感できることが多いため、「効いているかどうかわかりにくい」という状況は起きにくいです。一方、漢方薬は最低でも2〜4週間は継続評価が必要であり、早期の自己中断を防ぐための説明が重要です。
プロバンサインの薬剤費は3割負担で1錠あたり約3円(28日分・1日3錠で約71円)と非常に安価です。一方で診察料・調剤料が加算されるため、患者が「1,000円以下で済む」と誤解しないよう実費の目安を伝えておくと、次回受診への動機付けになります。費用感の共有は治療継続率を高めます。
浦田皮膚科「プロバンサインの効果・副作用・費用・禁忌を医師が詳説」(処方時の患者説明の参考)

メンソレータム リフレア デオドラントクリーム 55g (制汗剤 高密着クリーム ジャータイプ ワキガなどのニオイの元に効く 無香料 殺菌有効成分W配合)【医薬部外品】
