アリセプトの副作用による攻撃性を正しく評価し対処する
アリセプト(ドネペジル)を服用中の患者が急に怒りっぽくなっても、あなたが「認知症の進行だ」と片付けてしまえば、介護崩壊が始まります。
アリセプト副作用としての攻撃性の発現頻度と出現タイミング

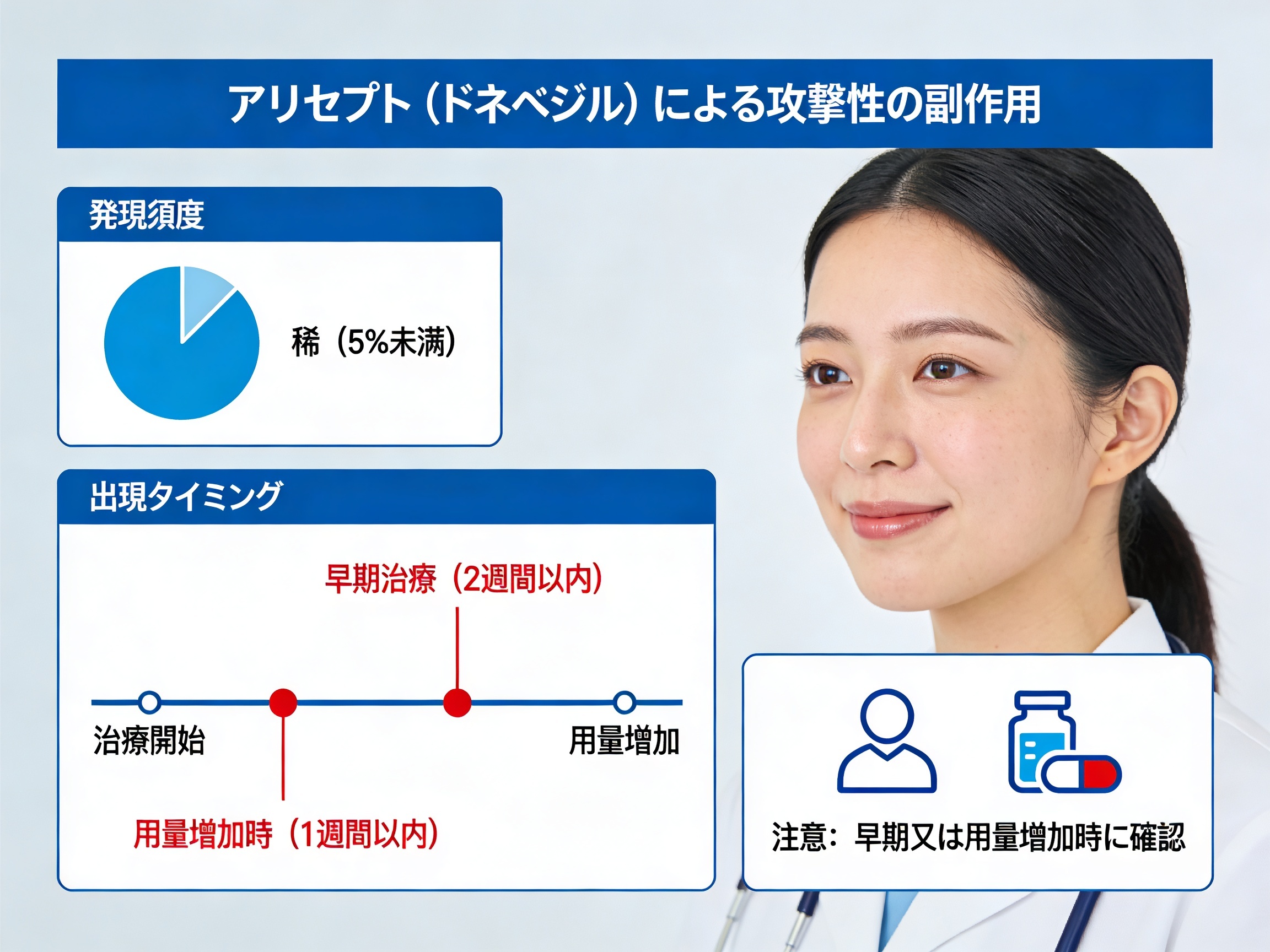
アリセプト(ドネペジル塩酸塩)の添付文書には、精神神経系の副作用として「興奮・不穏・不眠・易怒性・幻覚・攻撃性・せん妄・妄想・多動・抑うつ・無感情」が0.1〜1%未満の頻度で記載されています。数字で言えば、100〜1,000人に1人程度の頻度です。ちょうど学校の1クラス(30〜40人)が10クラス集まったうちの数名というイメージです。
頻度は低いように見えますが、認知症患者全体に処方される絶対数が膨大であるため、実臨床では決して稀な事象ではありません。これが重要な点です。
全日本民医連の副作用モニターによれば、2007〜2008年の約1年間だけで、アリセプトに関する精神神経系副作用報告が15件あり、そのうち易怒性・攻撃性・暴言・興奮に関するものが6件報告されています。さらに同報告では、投与開始後2週間以内に異常行動が起きた症例ほど症状が強く出る傾向があると指摘しており、早期発現は重症化のサインともいえます。
つまり出現タイミングが重要です。薬剤開始直後、あるいは3mg→5mgへの増量後、5mg→10mgへの増量後に急に攻撃性が出てきた場合は、認知症の進行ではなく副作用を第一に疑うべきです。増量時は特に要注意ということです。
また、服用開始前からすでに被害妄想・易刺激性・暴力などのBPSDが存在していた患者では、アリセプト投与によってそれらの症状が再燃・増悪したという文献報告も複数あります。元々BPSDがある患者への新規処方時は、服用後の行動変化を特に注意深く追う必要があります。
全日本民医連「副作用モニター情報〈299〉 アリセプトによる精神症状の変化に注意」(2008年)|攻撃性・易怒性の報告件数と早期発現の危険性に関する実臨床データが確認できます。
アリセプト副作用が引き起こす攻撃性のメカニズム:賦活作用と過覚醒
なぜアリセプトが攻撃性を引き起こすのでしょうか? 理解するためにはドネペジルの薬理作用から紐解く必要があります。
ドネペジルはアセチルコリンエステラーゼを阻害することでシナプス間隙のアセチルコリン濃度を高め、認知機能を改善させます。これはADに対する期待された効果です。しかし同時に、この「神経の活動亢進作用」は、周辺症状(BPSD)に対して「興奮系薬物」として作用することがあります。つまり、脳全体の覚醒レベルを引き上げてしまい、外界の刺激に対する感受性が過剰に高まる「過覚醒状態」が生じるのです。
実際に島根県の精神科病院が報告した症例では、アリセプト10mgを服用していた80代男性が夜間徘徊・奇声・唾吐きを繰り返し、抗精神病薬(クエチアピン最大100mg、エビリファイ6mg)を追加しても全く改善しなかったという経緯がありました。ところが「アリセプトの賦活作用による過覚醒」と判断してアリセプトを中止したところ、次第に落ち着き、10日間で施設退院できたと報告されています。
これは、抗精神病薬では原因薬剤の賦活作用を抑え切れなかったという非常に示唆的な例です。原因を取り除くことが薬を重ねることより有効だったということです。
ここで整理しておきましょう。アリセプトによる攻撃性の機序は①コリン系の過活動による脳全体の覚醒亢進、②刺激への過敏性増大、③特に夜間の不穏・奇声・易怒性として表出、という流れをたどります。このメカニズムを理解していれば、「なぜ抗精神病薬が効かないのか」という疑問への答えも自然と見えてきます。
清和会しまね「アリセプト中止で興奮症状が改善したアルツハイマー型認知症の入院症例」|アリセプト賦活作用による過覚醒状態が判明し、中止後に劇的改善した詳細な症例報告が記載されています。
アリセプト副作用による攻撃性とBPSDを鑑別するチェックポイント
臨床現場で最も難しいのが、「これは認知症そのものの進行によるBPSDなのか、アリセプトの副作用なのか」という鑑別です。患者自身が心情の変化を言語化できないことが多く、また既存のBPSDがある場合には副作用かどうかの判断が一層困難になります。
鑑別の手がかりとなる主なチェックポイントを以下に整理します。
| チェック項目 | 副作用の可能性が高い | BPSDの進行を疑う |
|---|---|---|
| 出現タイミング | 投与開始・増量後2週間以内 | 投与から数ヶ月以上経過後 |
| 症状の経過 | 急激・劇的な変化 | 緩やかに悪化 |
| 過去のBPSD | 服用前はなかった | 服用前から存在していた |
| 中止後の変化 | 1〜2週間で改善 | 変化なし・進行継続 |
| 身体合併症 | なし | 感染症・疼痛・脱水など合併 |
全日本民医連の報告では、「もともと精神症状のある症例に使用した場合、副作用の発現なのか、症状悪化なのか見分けが難しい」と明示されており、この鑑別がいかに困難かがわかります。
鑑別が難しい場合の原則は一つです。疑わしければ中止して観察することが基本です。添付文書や民医連の副作用モニター報告においても、「精神症状の出現・悪化が認められた場合にはいったん中止して観察することをすすめる」と明記されています。
また、厚生労働省老健局検討会の資料(2008年)によれば、BPSDが悪化する原因の内訳は薬剤37.7%、身体合併症23%、家族・介護環境10.7%とされています。つまり、BPSDが悪化したときにまず薬剤を疑うことは、数字から見ても合理的な判断です。この割合は意外ですね。薬剤が最大原因なのです。
日頃から家族や介護者に「服薬後から急に様子が変わった点はないか」を聞き取る習慣が、早期発見の鍵となります。
厚生労働省「BPSDに対応する向精神薬使用ガイドライン(第2版)」|激越・攻撃性・妄想等の精神症状が服用中の薬剤によって引き起こされる可能性への言及があります。
アリセプト副作用の攻撃性への対処法:中止・減量・薬剤変更の判断フロー
攻撃性がアリセプトの副作用と判断された場合、あるいはその可能性が高い場合、どのように対処すべきでしょうか。
まず基本的なアプローチとして、以下のステップを踏むことが推奨されます。
- ⛔ 「まずアリセプトを中止し、1〜2週間観察する」:症状が消失・軽減すれば副作用と確定できます。抗精神病薬を追加する前のこのステップが重要です。
- 🔄 「改善しない場合は身体合併症(感染症・疼痛・脱水)の精査を行う」:BPSDの第2の悪化原因(23%)が身体合併症であるため、並行して身体状態を確認します。
- 💊 「再開・継続が必要な場合はコリンエステラーゼ阻害薬の種類を変更する」:香川大学・中村祐教授の報告によれば、ドネペジルで焦燥・攻撃性が出た場合、ガランタミン(レミニール)またはリバスチグミン(リバスタッチパッチ・イクセロンパッチ)に変更することで症状が改善することが少なくないとされています。
- 🧪 「それでもBPSDコントロールが難しければメマンチン(メマリー)の追加を検討する」:国内治験では、メマンチンのみが行動障害・攻撃性(焦燥・暴言・暴力)に対して有効性が示されています。
注意が必要なのは、コリンエステラーゼ阻害薬同士(ドネペジル・ガランタミン・リバスチグミン)は同時に2剤以上を投与することは添付文書上認められていない点です。切り替える際は、欧米のガイドラインではwashout期間を置かずに変更することが推奨されているものの、切り替え中は一過性の症状悪化に注意が必要です。切り替えは原則として専門科と相談しながら進めるのが安全です。
なお、アリセプト単独で攻撃性が出現している場合に抗精神病薬を安易に追加することには慎重であるべきです。島根の症例のように、薬を重ねても効果がなく、中止によってのみ改善するケースが存在するからです。「薬を増やすより、まず引き算を考える」という発想が、認知症の薬物療法では特に重要です。
長寿科学振興財団「ケアの立場からみた薬物療法の選択」(香川大学・中村祐教授)|コリンエステラーゼ阻害薬変更によるBPSD改善の根拠と、各薬剤の使い分けに関する詳細な解説が確認できます。
アリセプト副作用の攻撃性に関する独自の視点:攻撃性が「増量サイン」と誤認されるリスク
医療現場において見落とされがちな落とし穴がひとつあります。それは、アリセプトの副作用による攻撃性が「認知症の急速進行」と誤認され、薬剤を中止するどころか逆に増量や他剤追加につながってしまうリスクです。
特に問題になるのは、もともと物忘れが進行中の患者で、急に暴言・興奮・夜間不穏が出た場合です。「認知症が悪化した」と判断され、ドネペジル5mgを10mgに増量したり、抗精神病薬が重ね処方されることがあります。しかし実際には、ドネペジルの賦活作用が原因であれば、増量によって症状はさらに悪化します。
島根の症例でまさにそれが起きていました。5mg→8mg→10mgと増量が行われ、抗精神病薬も2剤追加されたにもかかわらず、夜間徘徊・奇声・唾吐きは改善しませんでした。中止後10日で改善に至ったことを考えると、より早い段階での判断変更が患者と家族にとってどれほど重要だったかは想像に難くありません。
こうした「加算的介入の罠」に陥らないためには、投薬記録と行動変化のタイムラインを照合するという習慣が欠かせません。具体的には、以下を定期的に確認することが有効です。
- 📅 アリセプトの開始日・増量日と、攻撃性・易怒性の初発日の時間的関係
- 🔄 過去にBPSDが服薬変更のたびに変動した記録があるか
- 🧾 他の薬剤(降圧薬・抗うつ薬など)の変更タイミングとBPSD出現の関係
- 👥 家族・施設スタッフからの「いつから」「どんな様子で」という定性的な情報
投薬タイムラインを「見える化」するだけで、薬剤性BPSDの多くは早期発見できます。これは使えそうです。
電子カルテを使用している施設であれば、処方変更日とBPSD評価スコア(DBD13スケール、NPI-Qなど)を並べて記録する運用を取り入れることで、薬剤の影響評価を実務に組み込めます。かかりつけ医・専門医・薬剤師が連携してBPSDの変化を追う体制を整えることが、副作用による被害を最小化する最大の防衛線となります。
全日本民医連「アルツハイマー治療薬の注意すべき副作用」(2016年連載)|ドネペジル2.5mgでわずか2〜3日で興奮・妄想・攻撃性が出現した症例など、臨床に直結する副作用報告を詳細に収録しています。
